首頁
-
你不是被世界傷害,而是被困在自己的反應裡

你是否曾有過這樣的經歷?在某個重要的場合中,只因他人一句無心的評論,原本信心滿滿的你,瞬間陷入忐忑不安;在演講報告中,只因與台下拋來的一個質疑的眼神,就亂了自己報告的節奏;在追求目標的路上,僅僅遭遇一次小小的挫折,就開始懷疑自己的能力,甚至萌生退意?
我們就像生活在一座看不見的監牢裡,被外界的聲音、他人的看法、生活的變故所左右,逐漸失去了內心的平靜與對人生的主導權。然而,心理學家卡爾·榮格的思想為我們點亮了一盞明燈,他提醒我們:其實我們有能力,讓任何人、任何情況、任何外部力量都無法再影響我們——成為自己生命的真正主人。
卡爾·榮格:大多數人都自己反應的囚徒
在日常生活中,我們經常對各種事件做出自動化的反應。你在開車時被人插隊,一下子便怒火中燒,彷彿整個世界都在與你作對;同事一句消極的言語,就能讓你一整天情緒低落;一個陌生人的異樣眼神,也會引發強烈的自我懷疑,開始質問自己是不是哪裡做錯了。
我們就像被外力牽著走的木偶,在情緒與行為上完全失去了自主權。而卡爾榮格告訴我們:真正困住我們的,不是外界的刺激,而是自己對這些刺激的反應。
卡爾·榮格曾說:「大多數人都是自己反應的囚徒。他們認為世界正在對他們做什麼,而實際上,他們只是鏡子,反射出的是自己尚未掌握的一切。」
如果有人罵你「笨蛋」,你感到憤怒,那是因為你內心深處潛藏著對「自己可能真的是笨蛋」的恐懼;如果有人忽視你,你感到受傷,那是因為你仍將價值建立在他人的認可之上。這正是為什麼面對同樣的情境,不同的人會產生截然不同的反應。
一.榮格心理學中的「陰影」是關鍵
要理解這種差異背後的心理機制,我們必須談到榮格心理學最重要的概念之一:陰影(Shadow) 。[陰影]指的是我們意識不到的、被壓抑或否認的心理內容。它包含我們不願承認的性格特質、情緒、欲望、記憶和行為模式。這些部分往往因為社會規範、家庭教育或個人價值觀而被我們刻意排除在「自我」之外。
當我們對某句話、某個眼神、某種態度產生強烈的情緒反應時,很可能就是我們的陰影被觸動了。正如榮格所說:「你看到的某人身上令你討厭的特質,其實都藏在你自己裡面。」這並不是說你也有同樣的行為,而是你對這些特質特別敏感,說明它們是你陰影的一部分。
換句話說,我們之所以對某些事情反應激烈,是因為那些事碰觸到了我們內在尚未整合的部分。我們害怕它們,所以排斥它們,但越是抗拒,它們就越會從我們的言行中滲透出來。
二、脆弱的根源:對反應的無知與失控
我們之所以常常感到脆弱,是因為我們對外界的每一個訊息都自動做出反應,卻從未停下腳步去理解這些反應背後真正的動機與情緒。卡爾榮格認為:我們害怕被批評、渴望讚美、抗拒否定,這些心理模式往往來自於過去的創傷、未解的情緒或內在的不安全感。
當我們意識不到這些反應的來源,就會不斷重複相同的行為模式,陷入情緒的輪迴之中。我們誤以為是別人造成了我們的痛苦,但實際上,痛苦往往是我們對事件的詮釋與反應所製造出來的。

走向覺察的第一步:認識你的陰影
要從這種「自動反應」的束縛中解脫,首先必須學會「覺察」。透過自我觀察與內省,我們可以開始辨識哪些反應是基於真實的自我,哪些則是被過去經驗扭曲的投射。
你可以這樣練習:
- 當你對某件事感到極度不舒服或生氣時,問自己:「我在害怕什麼?這讓我聯想到什麼?」
- 回顧童年經歷,是否有類似的情況曾經讓你感到羞恥、無助或被否定?
- 寫日記記錄你的情緒反應,並試圖找出其中的模式。
這種距離,就是自由的起點。
走向自由之路:訓練內在的穩定與主控力
要成為自己生命的主人,我們需要做的不是壓抑情緒,也不是否認感受,而是學會與它們共處,並做出有意識的選擇。這意味著:
- 認識自己的情緒反應模式
哪些話最讓你敏感?什麼樣的情況最容易引爆你的情緒?透過書寫、冥想或與信任的人對話,逐步描繪出你的「情緒地圖」。 - 練習「暫停」的力量
當你感受到衝動想要立刻反擊、逃避或自我批判時,試著停頓一秒鐘。這一秒,足以讓你從自動反應中抽離,重新選擇更成熟的回應方式。 - 建立內在的核心價值
當你知道自己相信什麼、堅持什麼,就不容易被外界的風向左右。內在價值是你情緒的錨點,也是你在混亂世界中保持清醒的指南針。 - 接納脆弱,而非逃避它
真正的堅強不是永遠不被打倒,而是願意承認自己的軟弱,並在跌倒後依然選擇站起來。接納脆弱,才能超越脆弱。 - 整合陰影,完成自我
陰影並非敵人,它是你的一部分。唯有接納它、理解它,你才能獲得真正的完整與自由。
個人成長的本質:與陰影同行
榮格提出的「個體化」(Individuation)過程,正是指一個人逐步整合意識與無意識,尤其是陰影的過程。這是一條艱難卻極其值得走的道路。
每一次你對自己說「我不該有這種感覺」、「我不應該這麼在意」、「我應該更成熟」的時候,你就可能是在壓抑陰影。而真正的成熟,是能誠實地面對自己的黑暗面,並與之和平共處。
結語:你可以選擇不做反應
人生中總會遇到批評、誤解、挫折與背叛,但你不需要每一次都被動地接受它們帶來的負面能量。你可以選擇不立即反應,而是以更深的理解與更大的智慧去回應。
正如榮格所說:「除非你覺察到你的黑暗,否則它仍將操控你的人生,而你會稱之為命運。」希望有一天,我們都能夠站在內心的高地上,俯瞰那些曾經讓我們顫抖的風暴,微笑地說:「我不再是你的囚徒。」共勉
參考資料:
- Jung, C. G. (1951). Aion: Researches into the Phenomenology of the Self (Vol. 9). Princeton University Press.
- Jung, C. G. (1921). Psychological Types; or The Psychology of Individuation . Routledge.
- Jung, C. G. (1968). The Symbolic Life: Miscellaneous Writings (Collected Works of C.G. Jung, Vol.18). Princeton University Press.
- 荣格(Jung, C. G.)著;賴聲川、蔡昌雄等譯(2009)。《紅書》。心靈工坊。(Original work published 2009)
- 荣格(Jung, C. G.)口述;安妮拉·賈菲(Jaffé, A.)整理;劉國楠、楊庸一譯(1993)。《榮格自傳:回憶・夢・思考》。桂冠圖書。(Original work published 1962)
- 河合隼雄(Kawai, H.)著;許燕虹譯(2004)。《與陰影同行:榮格心理學入門》。心靈工坊。
- 村上春樹、松木俊敬(Muraki, T.)著;林哲逸譯(2012)。《圖解榮格心理學》。易博士出版社。
延伸閱讀:
跟著李淳廉博士一起學中醫芳療(漢方芳療健康管理師國際證照課程)
-
腦腸軸與憂鬱症:原來你的腸子,比你想像的更會「操心」

你是否曾經因為緊張而胃痛?或者心情不好時就胃口盡失?你知道嗎?這些看似平常的身體反應,其實正告訴你一個驚人的科學真相:「腸子」可能是你情緒的幕後推手。
近年來,神經科學家和精神科醫生越來越重視一個名詞:腦腸軸(Brain-Gut Axis) 。這個聽起來有點學術的詞彙,其實藏著一個令人驚豔的發現——我們的情緒與腸道密切相關 。
腦腸軸與憂鬱症:照顧好你的腸胃也就照顧好你的心情
今天,我們就要一起來揭開「腸道如何影響大腦」、「為什麼改善腸道菌群能幫助抗憂鬱」,以及你可以怎麼做來照顧自己的「第二個大腦」。
什麼是腦腸軸?
簡單來說,腦腸軸 (Brain-Gut Axis)是指「大腦」與「腸道」之間的雙向溝通系統。它不只是「心情不好會拉肚子」這麼簡單,而是透過神經系統、荷爾蒙、免疫機制與腸道微生物 ,形成一個複雜的生理網絡。
腦腸軸包括幾個重要角色:
- 迷走神經 :連接大腦與腸道的主要通道
- 腸胃神經系統 (ENS):俗稱「第二個大腦」,控制腸道功能
- 腸道菌叢 (Gut Microbiota):數以兆計的細菌,影響情緒與行為
- 血清素 (Serotonin):90% 的快樂荷爾蒙是在腸道產生的!
 為什麼腸道會影響憂鬱症?
為什麼腸道會影響憂鬱症?許多研究已經證實,腸道菌群的失衡與憂鬱症高度相關 。以下是幾個關鍵原因:
-
腸道製造了最多的「快樂荷爾蒙」
血清素(Serotonin)是調節情緒、睡眠與食慾的重要物質。
人體約 90% 的血清素 是在腸道產生的,而它的前驅物質「色氨酸」能否被吸收,又取決於腸道菌群的平衡。也就是說,如果你的腸子不健康,可能連「開心」都變得很難。
-
腸道菌群會直接影響大腦活動
某些有益菌(如乳酸菌、雙歧桿菌)會透過迷走神經或短鏈脂肪酸(SCFAs)影響大腦功能。實驗顯示,將抑鬱患者的腸道菌移植到無菌小鼠身上,小鼠也會表現出類似抑鬱的行為。
-
慢性發炎也可能導致憂鬱
腸道屏障受損(俗稱「腸漏症」)會讓細菌毒素進入血液,引發全身性發炎反應。
發炎因子(如 IL-6、TNF-α)被認為在憂鬱症的病理機轉中扮演重要角色。
-
壓力 → 影響腸道 → 再影響大腦
壓力會活化HPA軸(下視丘–腦垂體–腎上腺軸),改變腸道蠕動與黏膜屏障功能,造成腹瀉、便秘等問題。反之,腸道不適也會影響大腦,形成惡性循環。

中醫早就知道「肝鬱克脾」、「思慮傷心脾」
雖然現代醫學才剛開始理解腦腸軸的概念,但中醫早在數百年前就提出了「肝鬱克脾」、「思慮傷心脾」、「脾胃為後天之本」等理論,其實也呼應了腸道與情緒的緊密關係。
現代醫學觀念 中醫學對應概念 腸道菌群失衡 脾虛濕重、運化失常 血清素不足 心脾兩虛、氣血生化不足 腸漏症、慢性發炎 濕熱內蘊、痰瘀阻絡 壓力大 → 影響腸胃 肝氣鬱結、木剋土 從中醫學角度來看,要改善情緒問題,不能只靠「安神」、「疏肝」,更要「健脾祛濕」、「調理腸胃」,才能真正治本。
中醫經絡按摩法|改善情緒 & 腸胃不適的6大關鍵穴位
這套按摩法針對以下三大方向設計:
- 疏肝解鬱 (緩解壓力、焦慮)
- 健脾祛濕 (改善腸胃、穩定情緒)
- 寧心安神 (助眠、穩定心情)
一、太沖穴(疏肝解鬱第一名)
- 位置 :腳背上大拇趾與第二趾之間,約兩指寬往上推至凹陷處。
- 功效 :疏肝理氣、平肝熄風、解鬱止痛。
- 適用 :容易生氣、緊張、壓力大、頭痛、月經不順者。
- 按摩方式 :
- 每側按壓3~5分鐘
- 可用拇指按壓、畫圈或向腳跟方向推揉
- 情緒煩躁時可加強刺激
二、足三里(健脾養氣、增強免疫力)
- 位置 :膝蓋骨下方四橫指(約三指寬)處,脛骨外側。
- 功效 :補氣血、健脾胃、調腸胃、強身健體。
- 適用 :疲勞、消化不良、腹脹便祕、精神不振。
- 按摩方式 :
- 每側按壓3分鐘
- 可用關節輕敲、拳頭輕打或拇指按壓
- 建議早上起床後按摩,提振一天精神
三、陰陵泉(祛濕利水、調理脾胃)
- 位置 :小腿內側,脛骨內側髁下方凹陷處。
- 功效 :健脾化濕、利尿消腫、調節腸胃。
- 適用 :舌苔厚白、大便黏滯、身體沉重、水腫型肥胖。
- 按摩方式 :
- 每側按壓2~3分鐘
- 可用拇指垂直點按,有酸脹感即可
- 配合深呼吸,有助於氣血循環
四、三陰交(調和肝脾腎、安神助眠)
- 位置 :小腿內側,內踝尖上三寸(約四橫指寬)。
- 功效 :調經止帶、健脾祛濕、寧心安神。
- 適用 :女性經期不調、失眠多夢、腸胃虛弱。
- 按摩方式 :
- 每側按壓2分鐘
- 可搭配睡前進行,有助入睡
- 男性也可使用,幫助調節自律神經
五、神門穴(安神定志、改善焦慮)
- 位置 :手掌朝上,手腕橫紋上,尺側腕屈肌腱橈側凹陷處。
- 功效 :寧心安神、清心除煩、鎮靜止痛。
- 適用 :焦慮、失眠、心悸、易驚醒。
- 按摩方式 :
- 每側按壓1~2分鐘
- 可用指甲輕輕掐壓
- 睡前按摩效果更佳
六、中脘穴(健脾和胃、促進消化)
- 位置 :肚臍正上方四寸(約五指寬)。
- 功效 :健脾和胃、補中益氣、調節腸胃蠕動。
- 適用 :食慾不振、胃脹、消化不良、便祕或腹瀉。
- 按摩方式 :
- 順時針按摩腹部3~5分鐘
- 再以手掌溫熱按壓中脘穴
- 飯後30分鐘後進行,有助消化吸收
真實案例|一位憂鬱症患者的腸道調整經驗
小美,35歲,上班族,她長期有輕度憂鬱與焦慮,即使服用藥物,還是常常感到疲倦、注意力不集中、失眠。除了按摩之外,中醫師建議她嘗試調整腸道菌群,並配合飲食與生活習慣改善。
她做了以下幾件事:
- 改吃高纖維、低加工食品
- 每天攝取益生菌(優格 + 益生菌補充品)
- 減少咖啡因與酒精
- 開始練習正念冥想與經絡穴位按摩
- 三個月後,她發現自己的情緒穩定多了,睡眠品質改善,甚至藥物劑量也減少了。
- 「我沒想到,原來讓我心情好一點的,不是藥,而是我的腸子。」
臨床研究支持
越來越多臨床試驗證實,補充特定益生菌(如 Lactobacillus helveticus 、Bifidobacterium longum )可改善焦慮與憂鬱症狀,甚至比安慰劑更有效。這種透過腸道微生物來改善心理健康的策略,也被稱為「精神益生菌 (Psychobiotics)」。
如何透過改善腸道來改善心情?
如果你正在經歷輕度憂鬱、焦慮或情緒低落,不妨從腸道下手,或許會有意想不到的效果:
飲食建議:
- 多攝取富含益生菌的食物:優格、味噌、泡菜、酵素
- 吃高纖維食物:全穀類、蔬菜水果,提供腸道菌營養
- 減少加工食品、糖分與酒精攝取
生活習慣:
- 保持規律作息,避免熬夜
- 練習正念飲食、冥想、深呼吸
- 每天運動至少30分鐘,促進腸道蠕動
補充品(需遵醫囑):
- 益生菌(Probiotics)
- Omega-3脂肪酸(魚油)
- 維生素D、鋅、鎂等微量元素
總結|你的腸子,是你心情的關鍵夥伴
腦腸軸的研究讓我們重新認識了腸道的角色——它不只是消化器官,更是影響情緒與心理健康的重要關鍵。未來,透過調整腸道菌群、改善腸道屏障功能,可能成為預防與輔助治療憂鬱症的重要方式。
參考文獻:
- 《神經胃腸病學與 motility》(Neurogastroenterology & Motility)
- 《Psychoneuroimmunology》(心理神經免疫學教科書)
- Cryan JF, et al. (2019). “The Microbiota-Gut-Brain Axis”. Physiological Reviews
- Mayer EA, et al. (2014). “Gut Microbiota: A Player in Depression and Anxiety?”. Nature Reviews Neuroscience
延伸閱讀:
跟李淳廉博士學 有醫理有文化的 中醫芳療(漢方芳療健康管理師國際證照課程)
那些得了憂鬱症的人到底是什麼感覺?五個念頭成了你罹患抑鬱症的關鍵
-
壓力如何傷害你的肌膚?從荷爾蒙到免疫系統的全面解析

你以為反覆出現的濕疹,異位性皮膚炎,汗泡疹,只是皮膚的問題或過敏的問題嗎?那些突然冒出的痘痘、乾癢脫皮、或是臉上莫名泛紅,很可能不是保養品的錯,而是「壓力」正在悄悄影響你的肌膚健康。經過研究證實,許多皮膚疾病與壓力密切相關,壓力不僅是一種心理感受,它會透過神經系統、內分泌與免疫反應,直接作用在皮膚上。壓力會透過「神經-免疫-皮膚軸」(Neuro-Immuno-Cutaneous Axis)激發或惡化發炎反應。
生物機制的突破
早在1953年美國精神科醫生 Stokes & Pillsbury 因為發現焦慮和抑鬱患者常伴隨痤瘡、濕疹惡化,推測與「腸道菌群-免疫-皮膚」通路相關,因而提出「腦-腸-皮膚軸」(Brain-Gut-Skin Axis)的關係。直到1980s由哈佛醫學院 John Koo 帶領的研究團隊,通過對照研究證實,壓力通過 HPA軸(下丘腦-垂體-腎上腺)釋放皮質醇,會直接抑制皮膚屏障修復,進而引發初各種皮膚炎。
2007年:德國研究團隊發現「壓力神經肽」P物質(Substance P) 可直接啟動皮膚中的肥大細胞,導致組織胺的釋出(Journal of Investigative Dermatology)。
2015年:全基因組關聯分析(GWAS)確認,壓力相關基因(如FKBP5)與 異位性皮膚炎 發病風險顯著相關。
2020年:ISPD全球調查(n=5,000患者)顯示:72%的慢性蕁麻疹患者報告症狀在「高壓力期」惡化;56%的乾癬患者首次發作與重大生活事件(如喪親、失業)相關。(Journal of the European Academy of Dermatology) (2021)

二、壓力對肌膚的四大影響機制
- 荷爾蒙失衡 → 油脂過度分泌
壓力促使腎上腺分泌皮質醇,同時也會刺激雄性激素的活性。這會導致皮脂腺過度活躍,分泌過多油脂,增加毛孔堵塞風險,進而引發或加重青春痘、粉刺等問題。
- 免疫力下降 → 皮膚疾病惡化
慢性壓力會抑制免疫系統功能,使身體更難以抵禦細菌、病毒或過敏原的侵襲。這會讓原本就患有異位性皮膚炎、乾癬、蕁麻疹等自體免疫或過敏型皮膚疾病的患者症狀更加嚴重。
- 神經系統反應 → 血管擴張與發炎
壓力會刺激交感神經系統,造成局部血管擴張,可能導致臉部潮紅、玫瑰斑等症狀。此外,神經肽類物質的釋放也可能誘導皮膚發炎反應,使人感到搔癢或刺痛。
- 睡眠品質降低 → 修復機能受阻
壓力往往伴隨失眠或淺眠,而睡眠是皮膚自我修復的重要時間。缺乏睡眠會干擾角質代謝、減少膠原蛋白生成,讓肌膚變得黯沉、粗糙、甚至加速老化。
心理皮膚學(Psychodermatology)的觀點
心理皮膚學是一門結合皮膚科與精神心理學的跨領域學科.1987年美國皮膚科醫生 Bernard Ackerman 和義大利精神科醫生 Francesco Tausk 聯合發起「國際心理皮膚學會」(ISPD)的成立,並由首次系統性的將壓力造成的皮膚炎症,分類為「心因性皮膚病」。專門探討情緒、行為與皮膚健康的互動關係。研究也發現,許多皮膚病患者在接受減壓療法後,如正念冥想、認知行為治療(CBT)、呼吸訓練等,其皮膚症狀也有明顯改善。
這說明了「身心合一」的概念在皮膚照護中越來越重要。要真正擁有健康肌膚,不能只靠外用產品,更要關注內在的心理狀態.

心因性皮膚炎主要有以下幾種:
汗泡疹
汗泡疹就是一種HPA軸過度活化,壓力刺激下視丘釋放 CRH(促腎上腺皮質激素釋放激素),不僅作用於全身,皮膚局部也會分泌CRH,直接刺激 肥大細胞 釋放組織胺,引發水泡與搔癢。
神經免疫交互作用:壓力透過交感神經釋放 P物質(Substance P),加劇局部發炎與血管擴張,導致水泡形成。
特徵:手掌,手指間水泡,腳掌,腳掌側及後跟邊緣處水泡
快速緩解技巧:
- 冷敷:用毛巾包冰塊敷5分鐘,可降低搔癢感(透過抑制C纖維神經傳導)。
- 按壓替代抓撓:輕拍水泡周圍皮膚,或按壓「合谷穴」(拇指與食指間)。
異位性皮膚炎(Atopic Dermatitis)
壓力關聯:壓力升高皮質醇,破壞皮膚屏障,誘發Th2免疫反應(釋放IL-4、IL-13),導致乾燥、紅疹與劇癢。若經搔抓的「癢-抓循環」會進一步加重發炎。
特徵:
- 肘窩、膝窩對稱性紅斑,慢性期皮膚增厚。
- 常見於兒童,但成人壓力大時易復發。
脂漏性皮膚炎(Seborrheic Dermatitis)
壓力關聯:壓力刺激皮脂腺分泌,促進馬拉色菌(Malassezia)過度繁殖,引發頭皮、臉部T字部位脫屑紅癢。交感神經活化加劇局部發炎。
- 特徵:油性鱗屑黃痂(頭皮屑、眉毛、鼻翼兩側)。
- 冬季或壓力期惡化。
乾癬(牛皮癬,Psoriasis)
壓力關聯:壓力誘發TNF-α、IL-17等細胞激素,加速角質細胞異常增生,形成厚銀屑。約30-40%患者首次發作與重大壓力事件相關。
- 特徵:邊界清晰的紅斑覆蓋銀白色鱗屑(常見於肘、膝、頭皮)。
- 可能合併關節炎(乾癬性關節炎)。
慢性蕁麻疹(Chronic Urticaria)
壓力關聯:壓力促使肥大細胞釋放組織胺,導致突發性風團(膨疹)與搔癢。可能與「自體免疫反應」交互作用(如抗IgE抗體)。
特徵:
游走性紅腫疹塊,單處通常在24小時內消退但反覆發作。
壓力大時發作頻率增加。
圓形禿(Alopecia Areata)
壓力關聯:壓力觸發自體免疫攻擊毛囊,導致局部或廣泛掉髮。與IFN-γ和CD8+ T細胞浸潤有關。
特徵:邊界清晰的圓形禿髮斑塊,可能進展至全禿。
好發時間:常發生於重大情緒事件後。
神經性皮膚炎(Neurodermatitis / Lichen Simplex Chronicus)
壓力關聯:焦慮或強迫行為導致反覆搔抓,形成「皮膚增厚+色素沉澱」的惡性循環。與中樞神經系統的癢覺敏感化有關。
特徵:局部粗糙、皮革化斑塊(常見於頸部、手腕、腳踝)。夜間或專注時不自覺搔抓。
壓力惡化皮膚炎的共通機制:
- 荷爾蒙失調:皮質醇升高 → 抑制抗炎反應。
- 神經肽釋放:如「P物質」刺激肥大細胞釋放組織胺。
- 行為影響:壓力下搔抓、摩擦加劇皮膚損傷。
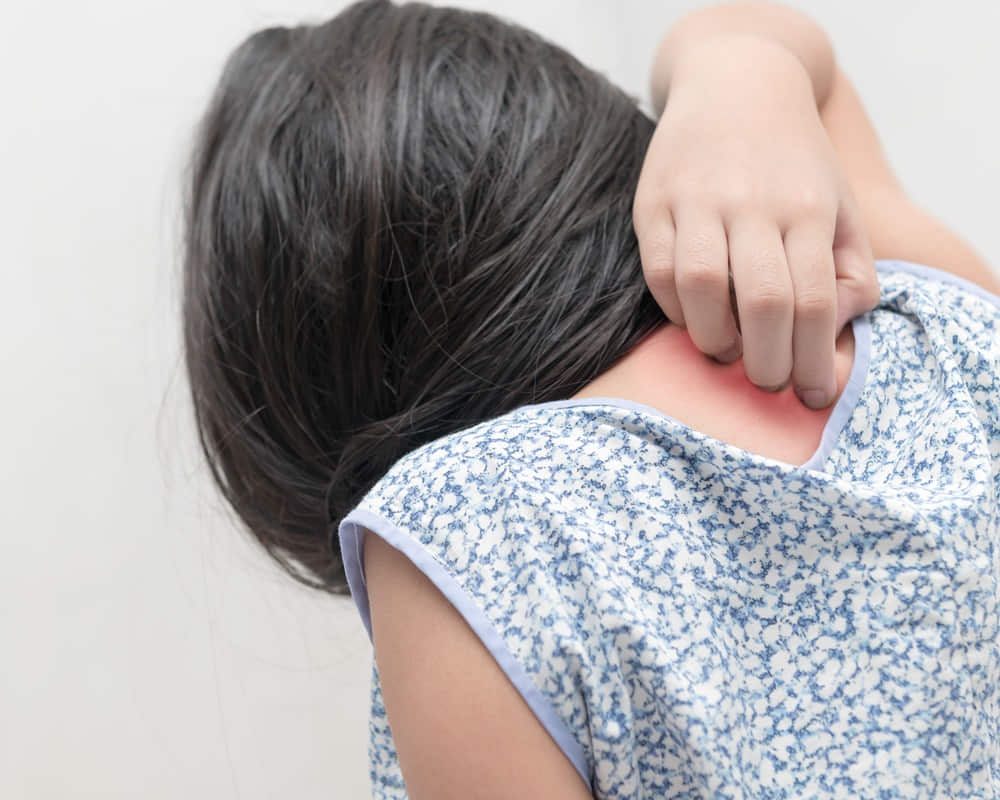 此類心因性皮膚疾患該如何應對?
此類心因性皮膚疾患該如何應對?- 短期:冷敷(用冰寶敷5分鐘),可降低搔癢感)、抗組織胺(止癢)、類固醇藥膏。
- 長期:減壓技巧:正念冥想、規律運動(參考汗疱疹的減壓方法)。
- 皮膚保養:溫和清潔、加強保濕。
- 穴位按壓:按壓替代抓撓,按壓水泡周圍皮膚,或按壓「合谷穴」(拇指與食指間)。
- 就醫時機:若症狀影響生活或合併感染(如膿皰、發燒)。
整合治療建議
面向 具體措施 藥物治療 短期使用外用類固醇(如Clobetasol)、口服抗組織胺(夜間用第一代如Diphenhydramine助眠止癢)。 皮膚保養 每日塗抹含 神經醯胺 的保濕霜,避免接觸清潔劑(戴棉質內襯手套)。 心理介入 正念冥想、規律有氧運動(如游泳,避免手部過度出汗)。 環境調整 工作環境設置「無壓區」(如綠植、柔光燈,輕音樂),每小時休息5分鐘深呼吸。 緩解壓力對肌膚影響的5大策略
- 規律作息 + 7小時以上睡眠
讓肌膚有足夠時間進行自我修復。 - 均衡飲食 + 抗氧化攝取
多攝取維生素C、E、Omega-3脂肪酸等抗發炎食物,幫助肌膚抵禦壓力帶來的氧化損傷。 - 每天10分鐘放鬆練習
深呼吸、冥想、瑜伽等方式都能有效降低皮質醇水平。 - 建立良好的肌膚保養習慣
保持清潔、保濕、防曬三大基本功,避免肌膚屏障受損。 - 睡前泡腳,放鬆神經系統,強化深度睡眠
- 必要時尋求專業協助
若肌膚狀況持續惡化,建議諮詢皮膚科醫師與心理諮商師雙方面評估。
總結:
壓力與皮膚的關聯是「身心共病」的典型例子,壓力對肌膚的影響,不只是短暫的皮膚炎,水泡或是出油,長痘,而是反映著我們整體健康的一個缺口。唯有妥善管理壓力才能顯著改善這些皮膚問題。當我們學會照顧自己的心情,也等同於在呵護自己的肌膚。下次當你發現臉上又冒出不請自來的痘痘,不妨停下來問自己一句:「我最近是不是太累了?」也許答案就在那裡。
參考文獻:
- 《Brain-Skin Connection: Stress, Inflammation and Skin Aging》 (2014)期刊:Experimental Dermatology 摘要:闡述壓力如何透過「下視丘-腦下垂體-腎上腺軸(HPA軸)」和神經肽(如P物質)惡化皮膚炎。
- 汗皰疹患者的病變皮膚中,CRH受體表現量顯著高於正常皮膚(Journal of Allergy and Clinical Immunology, 2018, DOI:10.1016/j.jaci.2017.11.040)。
-
《Fitzpatrick’s Dermatology in General Medicine》 (第9版) 章節:Psychodermatology 詳細討論壓力與異位性皮膚炎、乾癬的病理機制。
- 慢性蕁麻疹(Chronic Urticaria)研究:Stress-Induced Mast Cell Activation in Urticaria (2017) 期刊:Allergy 結論:壓力透過CRH(促腎上腺皮質激素釋放激素)直接刺激肥大細胞。
-
正念冥想對皮膚炎的影響:Mindfulness-Based Stress Reduction for Atopic Dermatitis (2019)期刊:JAMA Dermatology.結果:8週冥想課程減少搔癢頻率與類固醇用量。
延伸閱讀:
汗泡疹不只是皮膚問題:從中西醫看「壓力、濕氣與自律神經」如何影響你的肌膚
跟李淳廉博士學 有醫理有文化的 中醫芳療(漢方芳療健康管理師國際證照課程)
-
汗泡疹不只是皮膚問題:從中西醫看「壓力、濕氣與自律神經」如何影響你的肌膚

你是否曾在工作壓力大的時候,手掌或腳掌突然冒出一粒粒透明小水泡,伴隨強烈搔癢感?這可能是「汗泡疹」正在悄悄找上你!
汗泡疹(Dyshidrotic Eczema)並非因為流汗過多而產生,而是一種與壓力、免疫反應和體質密切相關的慢性皮膚炎。現代醫學研究證實許多皮膚疾病與壓力密切相關,壓力會透過「神經-免疫-皮膚軸」(Neuro-Immuno-Cutaneous Axis)激發或惡化發炎反應。而汗泡疹正好就是在中西醫方面都一致認為,不管是在治療或是預防上,其根源皆與情緒壓力有關,以下我將從西醫與中醫雙重角度 ,深入解析汗泡疹的成因、治療與調理方法,幫助你真正遠離這個反覆困擾的皮膚問題。
什麼是汗泡疹?
汗泡疹是一種好發於手掌、腳掌及手指腳趾縫側邊的皮膚疾病,典型症狀包括:
- 小米粒大小的透明水泡
- 水泡處強烈癢感
- 皮膚乾燥脫屑
- 偶有灼熱或刺痛感
雖然不會傳染,但它會癢讓人非常難受,嚴重時甚至影響日常生活。

西醫觀點|汗泡疹的常見成因
- 壓力大、自律神經失調
- 壓力會導致交感神經過度活躍,影響汗腺功能,誘發皮膚反應。
- 過敏反應
- 對金屬(如鎳、鉻)、化學物質或環境過敏原敏感,也可能引發汗泡疹。
- 多汗症
- 手腳容易流汗的人,在緊張或高溫時更容易出現症狀。
- 季節性因素
- 春末至夏初最常見,氣溫升高、濕度大時復發率高。
案例分享:
小若,32歲,程式工程師,每年春天開始,她的手指,手掌掌側,腳趾腳底都會不不斷冒出小水泡,越抓越癢,甚至影響工作學習。就醫後確診為汗泡疹,醫生詢問生活習慣後指出:「你最近是不是壓力很大?」小若回想確實前一個月專案截止,幾乎天天熬夜加班。
上個月來做了一次vip經脈檢測,發現她心火上炎.濕困脾胃,濕熱下注,指導她透過外用藥膏、抗組織胺藥物服用以及經絡按摩的方式,加上睡前泡腳,持續性運動,並把作息時間做了一些調整,兩週後症狀大幅緩解。她也開始注重睡眠與壓力管理,至今未曾復發。

中醫觀點|壓力與濕氣,才是根本原因
在中醫理論中,汗泡疹屬於「濕瘡」、「浸淫瘡」等範疇,其形成與臟腑功能失調、濕氣內蘊、情志內傷 密切相關。
✅ 壓力大 → 情志內傷 → 肝脾失調 → 濕氣生成
- 思慮傷脾
脾主運化,負責把食物水分轉化為身體可用的能量。若長期壓力大、情緒壓抑,會導致脾氣虛弱,運化無力,水濕停滯,形成濕氣。
👉 表現為:手腳冰冷、疲勞、便黏、舌苔白厚等。
- 肝鬱克脾
壓力大易引起肝氣鬱結,肝木剋土(脾),進一步影響脾胃功能,使水濕更容易積聚。
👉 表現為:煩躁易怒、失眠、口苦、月經不順等。
- 濕熱下注
當濕與熱結合後往下走,最容易影響手掌、腳掌等末梢部位,造成局部起水泡、瘙癢破皮。
體質判斷|你是容易得汗泡疹的族群嗎?
體質特徵 是否符合 容易焦慮、壓力大、睡眠差 ☐ 是 / ☐ 否 手腳容易出汗,尤其緊張時更明顯 ☐ 是 / ☐ 否 皮膚容易過敏、長濕疹或異位性皮膚炎 ☐ 是 / ☐ 否 大便不成形、黏馬桶、舌苔厚重 ☐ 是 / ☐ 否 喜歡吃甜食、冰品、油炸物 ☐ 是 / ☐ 否 如果你有以上三項以上符合,那你可能屬於濕氣重、脾虛肝鬱型體質 ,也是汗泡疹的高風險族群。
治療方式|中西醫合併效果更好
西醫治療方式
方式 說明 外用藥物 類固醇藥膏、抗組織胺藥膏、收斂劑 口服藥物 抗組織胺、免疫調節劑(依醫師指示) 局部冷敷 緩解急性期紅腫與搔癢 光療或注射 症狀嚴重者可考慮照光療法或免疫調節注射 中醫調理方式
方法 功能 飲食調整 健脾祛濕:薏仁、茯苓、山藥、綠豆 藥膳調理 四神湯、薏仁紅豆湯 穴位經絡按摩 小腿外側及內側按摩及足三里穴、陰陵泉穴、太沖穴等穴位的按壓與刺激 針灸拔罐 針對背後膀胱經脈及局部腳底的拔罐可以,疏通經絡、排除濕氣 生活調節 避免熬夜、規律作息、放鬆身心  日常預防與護理|改善體質才能治本
日常預防與護理|改善體質才能治本✅ 西醫建議
- 減少接觸清潔劑、化學物品
- 洗手後加強保濕
- 使用止汗劑控制汗水
- 控制壓力、保持良好睡眠
✅ 中醫建議
- 避免冰飲、甜食、油炸物
- 多運動促進氣血循環(如八段錦、太極拳)
- 學習放鬆技巧(冥想、深呼吸)
- 可搭配茶飲:玫瑰花 + 茯苓 + 薏仁茶
總結|汗泡疹不是小事,它是身體的警訊
汗泡疹看似只是皮膚問題,其實是身體對壓力、濕氣與體質失衡的一種反應。要真正遠離它,不能只靠擦藥,更要從根本調整生活步調、改善體質。
無論你是西醫還是中醫角度看待汗泡疹,都應該理解:
「壓力 → 影響自律神經與臟腑功能 → 造成濕氣生成 → 表現在皮膚」
(以下看看你是不是汗泡疹高風險族群)
 壓力與濕氣自我檢測表
壓力與濕氣自我檢測表汗泡疹常常和「壓力」、「濕氣」密切相關。透過這個簡單的自我檢測表,你可以初步判斷自己的體質與生活習慣是否容易引發汗泡疹。
請根據你的實際情況,勾選「是」或「否」:
🔹 一、壓力相關指標
🔹 二、濕氣相關指標
🔹 三、皮膚狀況相關指標
✅ 檢測結果判讀
- 0~3個「是」 :目前壓力與濕氣控制良好,繼續保持即可。
- 4~6個「是」 :你可能已有輕微壓力與濕氣問題,建議開始調整生活習慣。
- 7個以上「是」 :你是「壓力大+濕氣重」的高風險族群,汗泡疹或其他皮膚問題出現的機率較高,建議從飲食、作息與壓力管理著手改善。
小提醒|如何改善?
如果你發現自己屬於高風險族群,可以從以下方向進行調整,並且從現在開始給自己一點喘息空間,調整作息、減少壓力、改善飲食,你的皮膚一定會感謝你!:
飲食方面
- 減少冰飲、甜食、油炸、乳製品
- 多攝取薏仁、茯苓、山藥、綠豆等祛濕食材
生活方面
- 早睡早起,避免熬夜
- 每天至少運動15分鐘(快走、瑜伽、八段錦)
- 練習深呼吸、冥想、正念減壓技巧
皮膚照護
- 避免接觸清潔劑、化學物品
- 洗完手/腳後立即擦乾並加強保濕
- 可使用低刺激、無香料的乳液
延伸閱讀:
跟李淳廉博士學 有醫理有文化的 中醫芳療(漢方芳療健康管理師國際證照課程)
-
不是所有的母親,都該從子宮開始——致高齡求子路上的妳

在我身邊,越來越多女性朋友走進人生的中段,卻仍被同一個問題纏繞:「要不要生孩子?」特別是在40歲以後,這個問題像一顆沉甸甸的石頭,壓在胸口。
有人來自父母的催促,有人承受先生家人的期待,也有人只是害怕將來會「後悔」。我有一位朋友,45歲了,一直努力想懷孕。她經濟不寬裕,婚姻分隔兩地,家中還有失智的父親與情緒勞動極重的母親。但她仍然決定嘗試試管嬰兒。她的理由很簡單:「媽媽說怕我以後會遺憾。」
那一刻,我心裡浮現一句話:「為什麼大人都只想自己,把小孩當作未完成的心願?卻沒想過那個孩子,也希望有一個年輕、穩定、有能力愛他的媽媽。」
我們常說「不要遺憾」,但什麼才是真正的遺憾?
社會總告訴我們:「別錯過生育年齡」、「不要到老了才後悔沒有孩子」。讓人常在內心糾結的:「怕以後會遺憾」……但什麼是真正的遺憾?
是沒有孩子的人生一定比較遺憾嗎?還是我們只是被社會灌輸了一種「標準人生」的模式?或許有一天她會發現,真正的遺憾不是沒有孩子,而是為了滿足他人期待,而失去了自己原本可以精彩的人生;為了滿足他人的期待,犧牲了自己的健康與人生;在身心俱疲的情況下迎接新生命,卻無法好好陪伴;讓一個孩子出生在缺乏支持與穩定的家庭環境裡。
總想著自己是否會遺憾,但我們很少問:「如果孩子未來的人生充滿困難與不安,那到底是誰在遺憾呢?」真正的遺憾,或許不是「沒有選擇」,而是「選擇時,忘了另一個人的感受與未來」。

媽媽的心理狀態,比年齡更重要
醫學數據顯示,45歲以上的女性自然受孕率極低,即使透過人工生殖技術,成功率也不到10%。而且染色體異常、流產風險、孕期併發症都大幅上升。但除了生理上的挑戰,我們更該關注的是:一位在焦慮、壓力、自我懷疑中懷孕的母親,是否能給孩子足夠的安全感?
孩子的成長不只是營養與物質的供應,更重要的是「媽媽的情緒穩定」。如果媽媽本身正陷入患得患失、焦慮、憂鬱、孤立無援、或對未來感到恐懼,那麼孩子也會感受到那份不安。
他們需要的不只是「生存」,而是「被愛」、「被理解」、「被支持」的環境。
貧窮不可怕,可怕的是「貧窮加上無力感」
很多父母認為只要孩子吃飽穿暖就夠了,但其實,養育一個孩子不只是奶粉錢和學費,更是時間、精力、情緒上的巨大投入,教育更是一場長期的情感投資。孩子需要陪伴、需要鼓勵、需要父母在關鍵時刻站在他身邊。
但如果媽媽本身就在經濟與情緒雙重壓力下苦苦支撐,孩子出生時,父母已經身心俱疲、看不到未來,那孩子豈不是從一開始就背負了太多責任與限制了呢!這樣的生活環境下,真的能給孩子一個穩定、溫暖的起點嗎?
如果有一天,那個孩子長大了,回頭看著自己的出生與成長歷程,他會感謝你把他帶來這個世界嗎?還是會質疑:「為什麼你們在我還沒選擇之前,就決定了我的命運?」
他們會問:「我是不是不應該來到這個世界?」
他們會覺得:「如果我不是這麼早就出生,媽媽是不是會比較快樂?」貧窮本身並不可怕,真正可怕的,是「貧窮加上無力感」。當父母已經筋疲力盡,孩子從小就會懂事的學會隱藏自己的情緒,壓抑自己的情感與需求,只為了不讓大人更辛苦。
 婚姻關係與共同扶養,才是養育的基礎
婚姻關係與共同扶養,才是養育的基礎如果你正在考慮高齡懷孕,請務必先問自己:「我有穩定的伴侶與夫妻關係嗎?我們能在育兒路上互相扶持嗎?」即使成功懷孕,生產和教養都不是一個人的事。
如果你和另一半分居兩地,如果他在情感與現實上無法提供支持,那麼這條路將格外艱辛。
想要為孩子創造穩定的家庭環境,夫妻之間的信任與分工是非常關鍵的一環。
生產不是終點,而是起點。真正考驗父母的,是日復一日的陪伴、照顧與溝通。如果連最基本的夫妻信任與分工都不存在,那麼再多的努力,也可能只是單方面的犧牲。
母愛不一定只能透過子宮實現
最後,我想對所有正在猶豫的妳說:「妳不需要用『生孩子』來證明自己的價值。」母愛不一定只能透過生育實現。
有時候,最適合孩子的父母,未必是血緣上的父母,而是準備好了、願意全心付出的人。母愛可以是把愛投注在更有餘力去愛的人身上,養寵物,做志工、教學、陪伴其他孩子,或是領養等方式,去發揮自己的愛與照顧能力,世界上有很多孩子需要愛與穩定的照顧,也有很多方式可以發揮妳的關懷與能力。
甚或者,單純地為自己活一次,用餘生把自己好好養育一次。你值得擁有不被期待綁架的人生。你值得在沒有愧疚的情況下,做出真正適合自己的選擇。
真正適合孩子的父母,未必是血緣上的父母,而是準備好了、願意全心付出的人。
✨ 寫在最後:妳的人生,值得清醒地選擇
每個女人到了某個年紀,都會開始害怕「錯過」——錯過成為母親的機會,錯過社會認定的人生完整。但你知道嗎?有時候我們太專注於「自己會不會遺憾」,反而忘了問那個可能出生的孩子:他會不會覺得委屈?
這不僅是為我那位朋友發聲,更是為許多同樣處境、在「年齡」、「家庭壓力」與「自我價值」之間掙扎的女性們。
孩子不是實現願望的禮物,也不是填補人生空缺的拼圖。他是一個獨立的生命,有自己的思想、感受與未來。他值得被好好考慮過,才來到這個世界上。
請一定要是出於「清楚明白的選擇」,而不是「害怕遺憾的妥協」。因為孩子值得一個清醒、成熟、願意為他承擔未來的父母。成為母親之前,我們首先是自己人生的主角。
延伸閱讀:
-
長痘痘的季節vs 臟腑氣血與激素真相,90%的人都搞錯

經過了一整個冬季的寒冷瑟縮,到了每年的三、四月間,大地開始回暖,這時整個自然界都呈現欣欣向榮,陽氣生發之象,此時人體也同步感受到這股陽氣生發的氣息,體內的陽氣也開始由下往上往外的升騰。走著一個「肝氣升發⇒氣血暢旺⇒上榮於面」的生理鏈條。這在人體也是一個由陰走陽的過程,我們也有了「春風拂面」的容貌。
陽氣與面色關係
(《素問·五臟生成篇》),中醫裡的五色應五時之說,中醫認為五行中,春屬木,對應青色。健康之人在春季因氣血外發,可能呈現「青如翠羽」的明潤光澤而非病態青黯。汪昂《醫方集解》論及肝氣條達時「面色如春」,將情緒舒暢(肝主情志)與外在神采結合,近似「春風拂面」的意象。
春天順應肝木之氣的生發。肝主疏泄、藏血,其華在爪(亦可指外在光彩),當春季肝氣調達、氣血暢通時,面色自然紅潤有光澤,間接呼應「春色」之象。
張介賓《類經》提及:「春氣溫和,陽氣外達,故人面色漸趨明潤。」指出春季氣血由內向外升發,使皮膚代謝增強、毛竅開泄,外在表現為容光煥發。清代養生家曹庭棟《老老恆言》有云:「春陽初動,形神俱煥。」認為順應春氣可使人「色如新柳」,這也是「天人相應」的氣色觀。
當代中醫皮膚科常引用「春氣通於肝」理論,解釋春季面部血流量增加、代謝旺盛的現象,認為此時若調養得當(避免肝火過旺),可自然呈現「好氣色」,與西醫所謂「微循環改善」異曲同工。唐代孫思邈《千金要方》更直接建議春季「攝養肝氣」,以達到「面目光淨」的效果。

春季「冒痘痘」的病理機制:肝失調達,火熱上炎
春季「好氣色」的生理基礎來自於肝氣生發,氣血外達,氣血暢通,會帶來面色紅潤。而一旦氣血過旺,氣血夾雜著火熱或濕熱上衝,這時也會造成痘痘的爆發。為何春季「氣色好」卻「易長痘」?這呈現了氣血外達的「雙面性」。(《素問·金匱真言論》)中認為「春氣通於肝」確實能同時解釋春季 「面色紅潤」 和 「痘痘爆發」 這兩種看似矛盾的現象,關鍵在於 肝的生理功能是否平衡。
這在一般的西醫的皮膚科也給出了很好解釋:就是當春季溫度升高→皮脂腺分泌增加+角質代謝加快→若清潔不當或壓力造成的激素波動(如:壓力導致皮質醇升高),皮脂分泌受雄激素調控,而長期壓力(肝鬱)會升高雄激素水準,加劇痤瘡(J Clin Aesthet Dermatol, 2017)。就易堵塞毛囊→痤瘡丙酸桿菌繁殖→發炎長痘。在中醫看來就是當肝氣疏泄 「太過」 或 「不及」,會導致以下問題:
- 肝鬱化火型痘痘
情緒壓力(春季肝氣易鬱)→肝氣不暢→鬱久化火→火熱上攻頭面→痤瘡(紅腫痘、膿皰)。《黃帝內經》:「春善病鼽衄」(《素問·金匱真言論》),指出春季易因陽氣升發過度出現頭面部熱症(如鼻血、痘痘)。
▶︎ 此類痘痘常見於 額頭、太陽穴(肝經循行區域)。經典佐證:
《醫宗金鑒》:「肝熱上衝,面生赤瘡。」(「赤瘡」即紅腫痘痘)- 肝膽濕熱型痘痘
春夏季濕氣漸重(特別是氣候濕熱的南方),若在加上 飲食偏高油脂高糖高熱量→形成濕熱蘊結肝膽→薰蒸皮膚→痘痘(油膩、毛孔粗大、皮膚黃油不潔)。
▶︎ 此類痘痘常見於 臉頰、背部(肺區及上背部膀胱經脈區)。《外科正宗》:「粉刺屬肺,總皆血熱鬱滯不散。」(肝鬱化火可引動肺熱)
預防春季痘痘中醫調養重在疏肝、清火、利濕平衡肝氣
- 疏肝清火法(肝鬱化火型)
方藥:丹梔逍遙散(疏肝解鬱+清熱)、菊花決明子茶。
穴位:太衝穴(肝經原穴,瀉火)、合穀穴(清熱)。
- 清利濕熱法(肝膽濕熱型)
方藥:龍膽瀉肝湯(清肝膽濕熱)、綠豆薏仁湯。
外治:金銀花、蒲公英煎水濕敷(消炎退紅)。
- 通用預防建議
飲食:
✅ 宜食:菠菜(養肝血)、草莓(清肝熱)、芹菜(降火)。
❌ 忌口:辛辣(助火)、油炸(生濕)、甜食(促皮脂分泌)。作息:
夜臥早起(順應春氣),但勿熬夜(傷肝陰,加重火氣)。
適度運動(如散步、瑜伽)助肝氣條達。
面部護理保養:ZREO按摩油(康茵)
夏季痘的「心火亢盛」與春季痘的「肝火亢盛」的差異
中醫認為,夏季痘痘的成因與春季不同,主要與 「心火亢盛」 和 「暑濕夾熱」 有關,且好發部位、痘痘型態也有差異。
夏季痘痘的主要來自於心火與暑濕
- 心火亢盛型痘痘
《黃帝內經》(《素問·六節藏象論》):「夏氣通於心」,夏季陽氣最旺,心屬火,易出現 「心火亢盛」。「諸痛癢瘡,皆屬於心」(《素問·至真要大論》),指出皮膚瘡瘍(如紅腫痘)與心火密切相關。
發生部位:多發於 額頭、鼻頭(心經、脾經循行區域)。
特徵:痘痘紅腫熱痛,甚至化膿,伴隨口乾、失眠、舌尖紅。
《外科正宗》:「心火妄動,血熱沸騰,發為赤瘡。」 指出心火過旺會導致血熱上沖,引發紅腫痘痘。

- 暑濕蘊結型痘痘
《黃帝內經》論暑濕:「暑必夾濕」(清代雷豐《時病論》),夏季濕熱交蒸,易困阻脾胃,形成濕熱型痘痘。
好發部位: 口周、下巴、背部(脾胃濕熱反映區)。
特徵:痘痘油膩、易成囊腫或白頭粉刺,伴隨舌苔黃膩、大便黏滯。
《醫宗金鑒》:「脾胃濕熱,上蒸於面,發為皶皰。」(「皶皰」即痤瘡)
夏季 vs. 春季痘痘的關鍵差異
特徵 春季痘痘 夏季痘痘 病機重點 肝鬱化火、肝膽濕熱 心火亢盛、暑濕蘊結 好發部位 額頭、太陽穴、臉頰 額頭、鼻頭、口周、背部 痘痘型態 紅腫痘(肝火)、油膩痘(濕熱) 紅腫熱痛(心火)、囊腫痘(濕熱) 伴隨症狀 情緒煩躁、脅肋脹痛 口乾舌燥、失眠多夢、小便黃 調理方向 疏肝清火、利膽濕 清心降火、健脾祛濕 夏季痘痘的中醫調養方案
- 清心降火法(心火亢盛型)
方藥:
- 導赤散(生地、木通、竹葉):清心火、利小便。
- 蓮子心茶:苦寒清心,適合舌尖紅、失眠者。
穴位:少府穴(心經滎穴,瀉火)、勞宮穴(清心除煩)。
方藥:
- 健脾祛濕法(暑濕型)
- 三仁湯(杏仁、白蔻仁、薏苡仁):宣暢氣機,化濕消痘。
- 綠豆薏仁湯:清熱解毒,適合油性皮膚。
外治:馬齒莧搗爛外敷(消炎退紅,出自《本草綱目》)。
- 夏季通用預防建議
飲食:
✅ 宜食:苦瓜(清心)、蓮子(安神)、冬瓜(利濕)。
❌ 忌口:燒烤(助火)、冰品(傷脾陽,加重濕氣)。作息:
- 「夜臥早起」(《素問·四氣調神大論》),但避免午時(11-13點)暴曬,以防暑熱傷心。
- 適度出汗:運動排濕,但勿過度(耗氣傷津)。
 中醫 vs. 西醫:下巴/脖子痘痘的「荷爾蒙失調」與「肝腎失調」辯證
中醫 vs. 西醫:下巴/脖子痘痘的「荷爾蒙失調」與「肝腎失調」辯證在西方醫學中,下巴與脖子區域的痘痘確實常被歸因於 荷爾蒙失調(尤其是女性月經週期、多囊卵巢綜合症等),但中醫則從 「肝腎失調」 和 「衝任不固」。
一、西方醫學觀點:荷爾蒙失調型痘痘
- 機轉與特徵
好發部位:下巴、下顎線、脖子(尤其是沿著淋巴分佈區)。
常見原因:
- 雄性激素過高:刺激皮脂腺分泌,毛孔堵塞(常見於多囊卵巢綜合症、生理期前)。
- 胰島素抵抗:高糖飲食→胰島素升高→刺激卵巢分泌雄激素。
- 甲狀腺功能異常:影響整體代謝,間接加劇痘痘。
痘痘型態:
- 深層囊腫痘:硬塊、按壓痛,不易化膿。
- 週期性爆發:月經前加重,經後緩解。
- 西醫處理方式
- 口服藥物:避孕藥(調節雌激素)、抗雄激素藥物(如螺內酯)。
- 局部治療:A酸(減少角質堆積)、抗菌藥膏(如克林黴素)。
二、中醫觀點:肝腎失調與衝任脈失衡
中醫認為,下巴、脖子屬 「腎」 和 「衝任二脈」 的反映區,此處痘痘與 「腎虛肝鬱」、「胞宮失調」 密切相關,分兩大類型:
- 腎虛肝鬱型(類似荷爾蒙失調)
病機:
- 「腎主生殖」,腎精不足→衝任脈空虛→月經失調→下巴長痘。
- 肝鬱氣滯→氣血瘀滯→毒素堆積(類似西醫「淋巴循環不良」)。
《傅青主女科》:「婦人面生皯皰,皆因血不榮膚,腎水虧而火炎上。」
▶︎ 指出女性下巴痘痘與腎陰不足、虛火上炎有關。症狀:
- 月經不規律、經前乳房脹痛、腰膝酸軟。
- 痘痘色暗紅、反覆不癒。
- 痰瘀互結型(慢性囊腫痘)
病機:長期肝鬱+腎虛→氣滯血瘀+痰濕凝結→形成硬結型痘痘。
對應西醫:囊腫型痤瘡(Cystic Acne),與慢性炎症相關。
症狀:痘痘按壓疼痛、顏色紫暗,可能伴隨舌下靜脈曲張(瘀血徵象)。
三、中西醫理論的互通與差異
角度 西方醫學 中醫 病因 雄激素過高、胰島素抵抗 腎虛肝鬱、衝任不固 病位 皮脂腺、荷爾蒙受體 肝、腎、衝任二脈 治療重點 調節荷爾蒙、抗炎 補腎疏肝、活血化瘀 對應關係 雄激素≈肝鬱化火 囊腫痘≈痰瘀互結 四、中醫調理方案
- 內服方藥
腎虛肝鬱型:
知柏地黃丸(滋腎陰、清虛火) + 逍遙散(疏肝解鬱)。
適用人群:月經前痘痘加重、易怒、潮熱盜汗者。
痰瘀互結型:
桂枝茯苓丸(活血化瘀) + 二陳湯(化痰濕)。
適用人群:痘痘硬結、色紫暗、舌苔厚膩者。
- 外治與穴位
針灸/按摩:三陰交(調肝脾腎)、太衝穴(疏肝瀉火)。
外敷:丹參、蒲公英搗碎敷患處(化瘀解毒,出自《本草綱目》)。
- 生活調養
飲食:
✅ 補腎陰:黑豆、山藥、枸杞。
❌ 忌口:乳製品(促雄激素)、高GI食物(加重胰島素抵抗)。作息:
- 晚上11點前入睡(養肝腎陰血)。
- 避免過度壓力(肝鬱加重荷爾蒙失調)。
五、關鍵結論
西醫的「荷爾蒙失調」 與中醫 「腎虛肝鬱」 高度相關,皆解釋了下巴/脖子痘痘的週期性、深層性特徵。中醫主要從整體調理(肝腎、衝任),改善根本體質,而非僅控制症狀,對慢性囊腫痘(痰瘀型),活血化瘀法比單純消炎更有效。建議急性期用西藥抗炎,長期調理用中藥+針灸已達體質調理避免復發。
延伸閱讀:
火氣大讓我心煩氣躁,嘴破冒痘痘又睡不好,看看到底是身體的哪一把火?
跟李淳廉博士學 有醫理有文化的 中醫芳療(漢方芳療健康管理師國際證照課程)
-
其實你已經抑鬱了!從中西醫生理學看抑鬱症狀

從一位執業超過四十年的精神科醫師的口中說出:「抑鬱症的人都有一個特點,他們其實都是很聰明善良,重情重義,但是他們的內心很敏感,很脆弱。他們能通過表象來看到事物的本質,但是又無法接受現實的殘酷和醜陋。所以,內心總是糾結,憂心忡忡。因此,他們的痛苦也比其他人強了很多倍。時間久了,負面的情緒就變成了抑鬱症。」
中醫學將抑鬱症歸類於「鬱證」範疇,其病機與肝、心、脾、腎的功能失調密切相關,尤其強調「氣機鬱滯」是核心病理基礎。以下我就現代抑鬱症症狀與中西醫理論的對應關係,結合臟腑辨證和氣血津液失衡觀點來詳細解析一下抑鬱的生理反應:
1.容易疲勞
抑鬱症患者大腦血清素分泌減少導致人愉悅感降低。約92%抑鬱症患者主訴疲勞(Journal of Clinical Psychiatry, 2017),且對SSRIs反應較差者常伴隨NE/DA功能低下。抑鬱症患者的疲勞感與單胺類神經遞質系統(5-HT血清素/NE腎上腺素/DA多巴胺)失調密切相關。血清素含量影響腎上腺素分泌,並且血清素減少直接抑制多巴胺能獎賞迴路,而去甲腎上腺素不足導致能量代謝障礙,這種”生理性耗竭”使人得不到足夠的能量供應,即使休息也難以緩解,而感到深深的疲憊感。。
- 神經遞質機制:
血清素(5-HT)不足直接影響伏隔核(NAcc)多巴胺釋放,降低動機和愉悅感(Biological Psychiatry, 2018)。
去甲腎上腺素(NE)分泌異常導致藍斑-前額葉通路功能紊亂,引發持續性疲勞(Nature Reviews Neuroscience, 2020)。
- 中醫機制:「脾主肌肉四肢」,脾虛則氣血生化不足,導致「神疲乏力」。腎陽為「生命之火」,腎陽虛衰則能量代謝低下(類似現代醫學的NE/DA不足)。

2.睡眠障礙
大部分抑鬱患者存在不同程度的睡眠障礙,包括失眠、嗜睡、早醒等。失眠可能因為壓力大、精神狀態不好等臨床上一般不將其歸為抑鬱症。而“早醒”症狀比較特殊,常常是醫生診斷抑鬱症的指標之一。抑鬱症的早醒症狀(如淩晨3-4點清醒且無法再入睡)與HPA軸過度啟動和褪黑素-皮質醇節律失調高度相關,是生物學抑鬱(melancholic subtype)的核心指標。
- 生物鐘機制:
早醒(terminal insomnia)與下丘腦視交叉上核(SCN)功能紊亂相關,導致褪黑素分泌節律異常(American Journal of Psychiatry, 2019)。
抑鬱症患者的REM睡眠潛伏期縮短(<60分鐘)和慢波睡眠減少是特徵性改變。早醒症狀對抑鬱症診斷的特異性達68%(DSM-5標準),而普通失眠僅12%。
- 中醫機制:
- 「肝藏魂」,因肝鬱化火擾動心神,導致凌晨1-3點(肝經當令)易醒。
- 「心腎不交」:因腎陰不足,心火偏亢,表現為入睡難+早醒。
3.無法解釋的疼痛和不適
幾乎半數以上甚至高達76%的抑鬱症患者體驗到軀體疼痛症狀,如:頭痛、背痛、四肢痛、腰痛等。抑鬱症相關的疼痛屬於”功能性軀體綜合症”,其本質是大腦疼痛處理網路(如ACC-島葉-丘腦環路)異常啟動,而非組織損傷,一些患者還會出現胸悶,腹瀉脹氣或便秘等消化問題。所以這類疼痛常對一般的鎮痛藥無效,但對SNRIs(如:度洛西汀)這類兼具抗抑鬱與慢性疼痛調節作用的藥物,屬於雙通道作用抗抑鬱劑反應良好。
- 中樞敏感化機制:
抑鬱症患者前扣帶回皮層(ACC)和島葉對疼痛的感知增強,同時下行疼痛抑制通路(如5-HT/NE調控)功能減弱(Pain, 2021)。
炎症因數(如IL-6)直接啟動外周痛覺神經。在流行病學顯示:慢性疼痛患者共病抑鬱症的風險是普通人群的3倍(JAMA Neurology, 2020)。
- 中醫機制:
「不通則痛」:肝氣鬱結導致氣血瘀滯,常見脅痛、頭痛、周身遊走性疼痛。與現代「中樞敏感化」對應的「經絡氣血失和」。
 4.焦慮
4.焦慮研究表明:95%的抑鬱症患者伴有一定程度的焦慮情緒,表現為煩躁不安恐懼、精神緊張、難以集中注意力、容易出汗、身體顫抖、肌肉抽搐、心跳過快等。這是由於”抑鬱伴焦慮的患者存在‘雙重神經環路障礙’:情緒處理環路(杏仁核)過度反應,而認知控制環路(前額葉)功能低下。臨床中需優先選擇兼具調節NE和5-HT的藥物。”
- 神經環路重疊:這是由於:杏仁核-前額葉環路過度活躍導致恐懼反應失控,同時預設模式網路(DMN)過度連接加劇反芻思維(Nature Human Behaviour, 2022)。
- 中醫機制:
- 中醫認為「肝主謀慮,膽主決斷」,肝膽氣鬱則出現猶豫不決、緊張易驚。
- 由於「心藏神」,當心血不足時則心悸、坐臥不安。

5.興趣減退
對日常生活喪失興趣是抑鬱症的主要症狀之一。沒有動力去做任何事,包括那些以前能讓自己感到快樂和有成就感的愛好以及特長。
主要由於抑鬱症的興趣減退的本質是「獎賞系統功能障礙」。使抑鬱症患者即使從事曾經喜愛的活動,患者表示”體驗不到快樂”(消費性快感缺失),這與紋狀體多巴胺信號傳導受損直接相關,導致對獎賞刺激的反應遲鈍(享受當下能力喪失)快感缺失分為”消費性快感缺失”和”動機性快感缺失”’(缺乏行動欲望)。(Neuron, 2021)。
- 中醫機制:
- 「肝主疏泄」功能失常,導致「情志抑鬱、興趣索然」。
- 「腎藏志」,腎精不足而導致的動力缺乏、意志消沉。
6.難以集中精力
記憶力減退和無法集中注意力是抑鬱症的典型症狀。”抑鬱症的‘腦霧’症狀(如注意力渙散、決策困難)反映了前額葉-海馬神經網路效率下降。前者主要功能包括注意、短時記憶、計畫和問題解決,後者對長時記憶的形成有重要作用。長期未治療可能導致不可逆的神經元損傷,強調早期干預的重要性。”
- 腦結構改變:海馬體積縮小(年萎縮率約1-2%)與前額葉皮層灰質減少是記憶力減退的病理基礎(Molecular Psychiatry, 2020)。治療上選擇性5-HT4受體激動劑可促進海馬神經發生,改善認知。
- 中醫機制:在中醫看來「心主神明」、「脾藏意」,心脾兩虛則出現健忘、注意力渙散。此外「腦為髓海」,腎精虧虛則腦力衰退(類似現代海馬體萎縮)。

7.自我評價低
患者習慣將所有錯誤歸結到自己身上認為自己毫無用處,感覺生活失去希望。患者的自我否定是大腦負性資訊加工偏向的結果——他們更容易記住失敗經歷(杏仁核編碼強化),而過濾掉積極資訊(前額葉整合功能受損)。
- 認知理論:貝克提出的抑鬱三聯征(對自我、世界、未來的消極認知)與背內側前額葉(dmPFC)過度啟動相關。
- 生物標誌物:此類患者常伴隨ACC谷氨酸水準升高,預示對認知行為療法(CBT)反應較好。
- 中醫機制:長期肝鬱克伐脾土,形成「肝鬱脾虛」,表現為自我否定、思慮過度。中氣下陷則出現「聲低氣怯、自卑感」。
8.自我孤立
患者大多不願和人接觸,常獨坐一旁或整日臥床、閉門獨居、疏遠親友、回避社交。嚴重的抑鬱症患者會拉上窗簾不見陽光,拒絕出門。
值得注意的是,抑鬱症的社交隔離並非”性格內向”,而是生物學驅動的自我保護行為。患者常描述”害怕被評價”,這與顳頂聯合區(TPJ)社會威脅監測功能亢進有關。”部分學者認為:抑鬱相關的社交退縮可能是病理性保存能量策略(如炎症狀態下避免感染風險)。就生理上的神經肽作用來說,也是一種催產素受體基因甲基化導致社交獎勵感知減弱(PNAS, 2021)。
- 中醫機制:
- 「痰蒙心竅」:氣鬱生痰,痰濕內阻導致社交退縮、表情淡漠。
- 「陽氣虛」:衛陽不足則「惡見人、蜷臥」(類似現代低動力型抑鬱,社恐)。
中醫對於鬱證的整體治療策略
調肝為核心:抑鬱症初起多屬「肝氣鬱結」,久病則累及心、脾、腎。
標本兼治:治標:疏肝解鬱(如柴胡類方)。治本:補脾腎、養心血(如歸脾湯、六味地黃丸)。及中醫芳療療法。
結合情志法:「以情勝情」:如「怒勝思」(激發肝氣來打破過度思慮),及中醫芳療療法。
現代研究支持:針灸機制:刺激「百會、太衝、三陰交」等穴位,可調節5-HT/NE水平(Evidence-Based Complementary Medicine, 2021)。
中藥複方:柴胡疏肝散湯被證實能降低CRH和皮質醇(Frontiers in Pharmacology, 2022)。
參考資料:
-
血清素與疲勞:Cowen, P. J., & Browning, M. (2015). What has serotonin to do with depression? World Psychiatry, 14(2), 158-160.(解釋5-HT系統與抑鬱症疲勞的關聯)
-
HPA軸與早醒:Pariante, C. M., & Lightman, S. L. (2008). The HPA axis in major depression: Classical theories and new developments. Trends in Neurosciences, 31(9), 464-468.(皮質醇節律異常與睡眠障礙的機制)
- 腸腦軸與微生物組:Dinan, T. G., & Cryan, J. F. (2017). The microbiome-gut-brain axis in health and disease. Gastroenterology Clinics, 46(1), 77-89.(腸道菌群如何通過迷走神經、免疫系統影響大腦)
- 針灸調節神經遞質:Zhang, Z., et al. (2021). Acupuncture for depression: Mechanisms and clinical evidence. Evidence-Based Complementary Medicine, 2021, 5530219.(針刺百會、太衝穴對5-HT/BDNF的影響)
-
中藥複方現代藥理:Yeung, W. F., et al. (2018). Herbal medicine for depression and anxiety: A systematic review with assessment of potential psycho-oncologic relevance. Phytotherapy Research, 32(5), 865-891.(柴胡類方抗抑鬱的分子機制)
延伸閱讀:
-
喝咖啡是提神,還是預支你的元氣呢?看看中西醫怎麼說

我們現在拿來當提神,閒暇,聊以慰藉的飲品的咖啡,其實早在19世紀,咖啡被認為是一種能刺激神經系統、增強體力並改善疲勞的飲品。曾在福樓拜的«包法利夫人»裡面看到十九世紀的法國人甚至把咖啡當作坐月子喝的補品。我想對於剛生產完的婦女來說,坐月子期間確實需要補充能量、促進身體恢復,而咖啡便成為某些家庭中的一種選擇;而在中國清.光緒皇帝年間也曾經拿咖啡當”藥”喝,據說是他發現咖啡能去痰,從此就離不開咖發了。«清宮祠»曾記載,「咖啡,泰西茶品之一,西人喜於膳後服用咖啡性溫,健脾,行氣,消積食」。
中醫論咖啡是藥,還是毒?
中醫認為咖啡味苦性溫,入腎、膀胱經。從(《清宮醫藥檔案》)中發現光緒帝將咖啡作”藥”使用的記載,反映了中醫”藥食同源”的思維,光緒帝認為咖啡的去痰效果,其實來自於咖啡的苦溫燥濕之性,符合《內經》”苦能泄、溫能化”的治痰原則,尤其針對”寒濕困脾”型的痰飲。
咖啡”入腎、膀胱”之說:現代研究顯示咖啡因通過抑制磷酸二酯酶,影響cAMP信號通路(與中醫”腎主水液代謝”存在機理上的呼應)。與現代人推崇黑咖啡能減肥,其實就是它燥溼帶來的一個促進排尿、消腫的作用。並且咖啡能激活蛋白激酶 A(PKA)增強助消化通便的效果強,特別適合在飯後飲用。其健脾消積主要在於其促胃酸分泌的作用,並且促進糖原分解(肝臟)、脂肪分解(脂肪細胞)與中醫”醒脾消食”理論相通,但需區分實證(食積)與虛證(脾弱)。
而咖啡令人提神興奮,在中醫裡有”相火”調動現象,主要由於咖啡因啟動交感神經(β-腎上腺素受體),與中醫”命門相火”理論不謀而合。
- 神經興奮:增強神經元突觸傳遞(如促進多巴胺、去甲腎上腺素釋放)。
- 心肌收縮:在心肌細胞中,cAMP 增加會加強收縮力(咖啡因的高劑量可能影響心率)。
咖啡本身不產生精力,而是入腎動火,咖啡的生陽之功跟白酒有點類似,都是引動了相火,調動陽氣用的是你底層精力,所以喝咖啡對很多人來說會感覺精神大振,因爲陽氣被調動起來了。你喝咖啡要是覺得舒服,偶爾喝一下是沒有問題的,但是有些人喝咖啡成癮,要是不喝頭暈眼花、精神難受,這其實已經是腎精受損的現象。

哪些人不適合喝咖啡呢?
哪種人不適合喝咖啡呢?因為咖啡又有燥熱之性,容易損耗陰精,所以有些人喝咖啡會出現不適感,如面紅、頭暈、心悸、心慌、胸悶、精神過於亢奮、尿頻尿急,尤其是腎精不足的人更容易出現這種症狀。相火原本應該潛藏在腎水中,這才是身體一個水火既濟的健康格局。腎陰虛的人本來陰液就不足,相火虛浮,這時在喝咖啡助陽上浮消耗。陰液容易導致虛陽亢於上,正陰虧於下,水枯火旺,兩敗俱傷的狀態。
其實腎陽虛也不太合適喝,因爲咖啡不是補陽的,而是把陽氣往上提,往上吊。腎陽虛的能量本來就不夠,還以透支的風險,硬生生的往上提,容易越提越虛。所以腎陰虛、腎精不足的人特別不宜喝咖啡。
咖啡因的整體效應
- 中樞神經系統:cAMP 升高增強覺醒、注意力,與拮抗腺苷A1受體的協同作用。
- 外周作用:促進兒茶酚胺釋放,導致心率輕度增加、支氣管擴張等。
- 局限性:
- 咖啡因對 PDE 的抑制需較高濃度(日常攝入劑量下,拮抗腺苷受體是其主要機制)。
- PDE 抑制在咖啡因的「提神」作用中貢獻較小,但對長期代謝調節(如脂肪分解)可能更重要。
咖啡與腺苷A1受體的拮抗明顯干擾睡眠,建議傍晚後就不要喝咖啡了。此外由於咖啡酸澀苦焦,空腹喝容易傷胃,當然,體內有熱有火的也要少喝點。咖啡最好的喝法其實是加肉桂粉。西方人就發明了一款加肉桂粉的咖啡卡布奇諾。肉桂,能引火歸元,溫暖下焦,把火收一收,不至於散的太厲害。
咖啡作用機制”提神”與”透支”的科學本質
咖啡在體內的作用機轉
1.腺苷受體拮抗:咖啡因阻斷腺苷A1/A2A受體,暫時抑制疲勞信號,但會導致受體上調(長期需更大劑量)。咖啡因與腺苷的「分子博弈」,恰如陰陽的動態平衡。腺苷分子結構中的「核糖環」,在中藥化學裡竟與補氣藥的糖苷結構類似… 這或許就是「元氣」的物質基礎之一呢!)
2.HPA軸啟動:促進皮質醇分泌(對應中醫”陽氣”),但持續啟動可能導致腎上腺疲勞(腎精虧虛)。
文獻支持:Nehlig A. (2018) Effects of coffee on the brain. In Coffee: Physiology and Cognitive Function.中醫”元氣透支”的病理對應
腎精耗損標誌物:長期高咖啡因攝入與脫氫表雄酮(DHEA)下降、夜間皮質醇節律紊亂相關(研究見《Psychoneuroendocrinology》)。
陰虛火旺的微觀表現:咖啡因代謝基因CYP1A2慢代謝型人群更易出現心悸、失眠(對應中醫”虛陽上浮”)。
體質差異的現代實證
腎陰虛者的風險:
- 咖啡因半衰期延長:肝酶CYP1A2活性受雌激素抑制(女性更需謹慎,印證”陰不足”體質敏感性)。
- 鈣流失機制:每100mg咖啡因導致2-3mg鈣排泄(加劇腎陰虧虛者的骨代謝問題)。
腎陽虛者的矛盾:
- 短期升溫:咖啡因促產熱(褐色脂肪啟動)( “提陽”)
- 長期惡化:β受體下調導致基礎代謝率降低( “越提越虛”)。
 臨床平衡之道:中醫智慧的現代應用
臨床平衡之道:中醫智慧的現代應用改良飲用方案:肉桂配伍的科學依據
肉桂醛(cinnamaldehyde)通過TRPV1通道誘導溫熱感,同時下調NF-κB通路(實現”引火歸元”的分子基礎)。
推薦比例:每杯咖啡添加1/4茶匙肉桂粉(約0.5g)。
體質適應性方案:
體質類型 飲用建議 配伍方案 陰虛火旺 忌飲/每週≤1次 配伍麥冬、石斛代茶 痰濕內蘊 晨飲(加生薑2片) 飯後飲用,避免加糖奶 氣滯血瘀 可常規飲用(配合適量運動) 加少量陳皮(3g) 咖啡戒斷反應的應對:
- 中醫解法:”陽氣浮越”的戒斷頭痛,可用桂枝加龍骨牡蠣東加減。
- 替代方案:逐步用茶來代替(茶氨酸200mg/日),調節GABA/谷氨酸平衡。
總結:
咖啡在中醫理論中呈現”雙刃劍”特性:其短期振奮相火的作用,恰如《景嶽全書》所言”少火生氣,壯火食氣”。當我們用分子生物學解構咖啡因的「提神」本質時,中醫卻早已用「相火妄動」四字道破天機;當現代醫學繪製出腺苷受體的蛋白結構時,《傷寒論》中「少陽為樞」的理論已在宏觀調控層面遙相呼應。是一種「顯微見道,大道至簡」的默契。
當咖啡從”偶用提神之品”異化為”每日續命之藥”時,即已踏入”竭澤而漁”的養生誤區。理解其背後的科學機制與中醫智慧,方能真正”以物為用,不為物役”。
參考文獻:
- 咖啡因與HPA軸:Lovallo WR, et al. (2006) Cortisol responses to caffeine. Psychosomatic Medicine.
- 腺苷受體結構:Fredholm BB (2014) Adenosine receptors as drug targets. Exp Cell Res.
- 中藥調控機制:劉建平等《中藥神經藥理學》2018(第六章:咖啡因與中樞適應)。
- 中醫體質與代謝:王琦《中醫體質學》2012版(咖啡在痰濕體質中的應用章節)。
- 肉桂調節機制:Gruenwald J, et al. (2010) Cinnamon and health. Critical Reviews in Food Science.
延伸閱讀:
-
生命的重量與意義:給一位不願放手的朋友
親愛的XX
每次坐在你的病床旁邊,看著你瘦弱的身影,我的心總是被一股無法言喻的情緒填滿。那是一種矛盾的情感——既心疼你的痛苦,又無力改變現狀;既想鼓勵你繼續戰鬥,又忍不住問自己:這樣的堅持是否真的值得?
回想你剛入院時的情形,我至今仍難以忘懷。那時候,你已經連續腹瀉好幾個月了,身體狀況急劇惡化,直到全身發黃,同事都覺得不對勁,勸你去大醫院檢查。醫生一見到你就立刻安排住院,我們才驚覺,這場病早已悄然侵蝕了你的生命根基。
還記得剛入院的前幾天,你去做肝膽內視鏡檢查,我就站在檢查室外等候。當護理人員推著你出來時,我第一眼就看到了掛在病床牆上的抽吸瓶(suction bottle),裡面裝滿了深咖啡色的血泥漿,那黏稠、腐爛的液體讓人觸目驚心。後來護理人員解釋,今天自費的顯影劑沒有用到,所以6000元的顯影劑費用就此扣除。我心裡知道,因為探頭一下去就發現內部組織已經潰爛不堪,根本不需要使用顯影劑。當時,我強忍住心中的震撼,試圖平復自己的情緒,但腦海中卻不斷浮現那些畫面——那是你的身體啊!是那個曾經健康、充滿活力的你,如今卻被疾病折磨得支離破碎。

從那一刻起,我才真正明白,這場戰鬥對你來說有多艱難。每一次治療都像是一場搏命的掙扎:化療讓你反覆經歷低血壓休克、輸血、便血、便秘……有時候,你甚至連流質食物都無法消化,只能靠點滴維持基本的生命機能。然而,儘管如此,你依然執著於那些檢驗報告上的數字,彷彿它們是你唯一的希望。
你知道嗎?當我看到你忍受著一次又一次化療帶來的折磨,我的內心常常會冒出這樣一個聲音:「為什麼要讓自己如此辛苦?」我知道,這不是因為我不在乎你,恰恰相反,正是因為我太在乎你,才會希望你能遠離這些無謂的苦痛。如果生命注定有限,那麼何不好好地告別,而不是在病床上延續一場永無止境的凌遲?
可是,我也明白,對於死亡這個話題,你選擇了逃避。或許,是因為你不甘心吧!畢竟,從小到大,你一直努力成為別人的期望——父母眼中的乖女兒、公司裡不可或缺的螺絲釘。但現在,面對疾病的侵襲,你可能第一次真正意識到,自己的身體和靈魂其實早已失去了自由。而你依然抓住「活下去」這根最後的稻草,也許是害怕失去控制感,也許是因為還沒有找到足夠的理由去接受終局。
然而,我想告訴你的是,死亡並不可怕,可怕的是我們未曾好好活過。即使肉體的生命是短暫的,但思想和精神卻可以超越時間的限制。當你躺在這裡,承受著病魔的摧殘時,是否曾停下腳步,回顧一下這一生中那些真正重要的瞬間?是陪伴家人嗎?還是追求夢想?或者只是單純享受一段陽光灑落窗台的安靜午後?
我不知道該如何說服你放下執念,但我希望你能開始思考:什麼才是屬於你的幸福?如果未來只剩下幾個月甚至幾天,你願意怎麼度過它們?是繼續用醫療手段延長生命,還是嘗試擁抱那些能讓你感到平靜和滿足的事物?
我曾試圖向你介紹一些關於宗教或哲學的思想,例如佛教的臨終關懷,但你似乎並不準備接受。沒關係,我尊重你的選擇。但我仍然希望,你能找到一種方式,與自己和解,與世界和解。畢竟,人生最大的挑戰,不是克服疾病,而是學會如何面對死亡。

昨天,我再次問起你的狀況,你依舊回答得冷靜且理智,彷彿這些病痛不過是數據上的波動而已。你說:又便秘了,女傭說你又便血了。彷彿便秘和水腫都沒關係,”我問:還能思考嗎?你說:“沒問題,我還能思考。”這句話讓我沉默良久。是啊,你的思維確實清晰無比,但正因如此,我才更希望你能把這份智慧用來探索生命的本質,而不是一味地關注那些冰冷的檢驗報告。
我還記得你入院前的那段日子,你每天都在經歷腹瀉的折磨,吃什麼拉什麼,身體越來越虛弱,但地區醫院始終查不出原因。直到全身發黃,你才去大醫院檢查。醫生診斷出胰臟癌第四期,並且癌細胞已經轉移到肝臟,大大小小的腫瘤密布其間。聽到這個消息時,我心裡五味雜陳,但你卻表現得異常冷靜,好像這只是一場需要解決的難題。你告訴我:“只要按照醫生的計劃治療,總有一天會好起來的。”那時的你,眼神裡充滿了堅定,但如今再回想起來,那股堅定背後,是不是隱藏著太多的不甘心和恐懼?
十一次化療下來,你的身體已經千瘡百孔。每次見到你,我都忍不住想起你曾經的模樣——那個總是精神奕奕、做事雷厲風行的你;那個即使工作再忙,也會抽空關心身邊人的你。可現在的你,卻被困在病床上,無法正常進食、無法正常排泄,甚至連最基本的舒適感都成了一種奢望。我多麼希望,你可以早一點放下這些不必要的掙扎,好好地珍惜剩下的每一天。
最後,我想送給你一句哲學家塞涅卡的話:「生命就像一齣戲,重要的不是它的長度,而是它的深度。」我們無法決定生命的長度,但可以決定它的深度。
願你在剩下的日子裡,能夠找到屬於自己的答案,並且帶著微笑,走完這趟旅程。
永遠支持你的XX
後記:對不起XX,這篇寫完之後,我立刻後悔了。我終於見識到了”真相比謊言更令人絕望”,因為它撕碎了所有的偽裝,人生立刻”虛無”了。
延伸閱讀:
跟著李淳廉博士一起學中醫芳療(漢方芳療健康管理師國際證照課程)
-
你喜歡的精油正好是因身體所需(或排斥)的嗎?用科學化解認知誤區

關於坊間流傳的『你喜歡的精油是身體需要的,不喜歡的正是身體排斥的或正在排毒的』這一說法,從嗅覺神經科學與生物化學角度來看,存在本質上的認知誤區。
首先,精油的揮發性分子通過嗅球傳遞至邊緣系統(limbic system),其作用機制是直接觸發情感記憶(海馬體)與情緒調節(杏仁核),而非參與機體代謝。從生化層面說,精油成分中並不含蛋白質、糖類或脂肪酸等,無法參與身體三羧酸循環(TCA cycle)ATP合成的必需物質,因此不可能成為細胞的代謝剛需。
你的嗅覺偏好怎麼來的呢?
其次,嗅覺偏好(Olfactory Preference)具有高度個體差異性:
- 神經可塑性:同一氣味分子可能因個體經驗(如童年記憶)引發完全相反的受體啟動模式。例如樟腦丸的味道,這種老衣櫥內防蟲劑,有人覺得懷舊有安全感,有人感覺有密室的恐懼。
- 情境依賴性:血清素/多巴胺水準波動會改變嗅閾值(例如:壓力狀態下對薄荷醇的感知變化,使 原本提神的薄荷味可能聞起來「無感」甚至「刺鼻」。
- 基因多態性:
- 科學發現OR6A2嗅覺受體基因的變異,東方人90%認為香菜「清新可口」歐洲人確認為15%聞到香菜像「肥皂臭味」。
- 例如:OR7D4受體變異導致對雄烯酮氣味的感受,讓嗅覺感受從香甜到尿騷味的極端分化。就像纈草不同的人聞起來如此的兩極。
- 例如:OR2J3受體基因變異者將苯類化合物(如汽油成分)感知為「甜味」。也就是有些人聞到汽油味並不會感覺厭惡,反而有欣快感。這是由於苯類化合物可能輕度刺激多巴胺系統(但不可忽略其其神經毒性)。
 精油真的能補能量嗎?
精油真的能補能量嗎?有人說精油能”補能量”,但細胞真正的能量貨幣ATP,必須靠TCA迴圈燃燒糖、脂肪而、氨基酸等。而精油成分主要就是如萜烯、酚類、醇類、酮類、醚類等,也就是說精油分子連進入這個TCA循環的門票(乙醯輔酶A)都沒有,因為本身缺乏可氧化的羧基(-COOH)或α-酮酸結構,基本就無法參與細胞TCA循環,自然與細胞能量ATP無關,並且精油的代謝,由於其脂溶性成分主要經肝臟CYP450酶降解,而非產能,但一般的葡萄糖則會進入TCA循環轉成身體能量貨幣ATP。
例如:
- 薄荷醇(精油成分)→ 肝酶代謝 → 尿液排出
- 葡萄糖(營養素)→ 丙酮酸 → TCA循環 → ATP
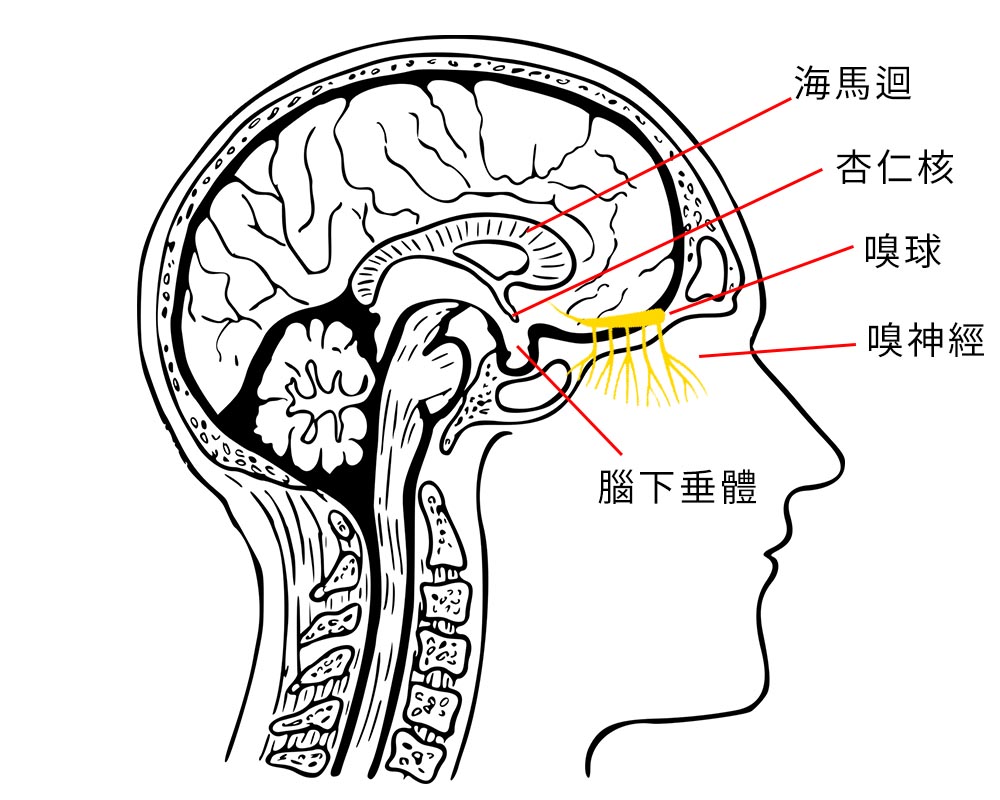 精油的喜惡與嗅覺的傳遞
精油的喜惡與嗅覺的傳遞精油分子通過鼻腔內與嗅覺受體相互作用,嗅覺受體將這些化學信號轉換為電信號,並通過嗅神經傳遞到嗅球。嗅球對這些信號進行初步處理,如篩選、增強和編碼,然後將資訊投射給大腦,以進一步識別和解讀氣味。
- 嗅皮層(Piriform Cortex)(氣味辨識)主要是分析氣味成分(如「這是檸檬還是薰衣草?」)
- 杏仁核(Amygdala)(情緒標記)讓你開心,好心情,瞬間轉換你的情緒躁。
- 海馬迴(Hippocampus)(記憶編碼)喚起過去的記憶,做記憶情境的連結。
經過嗅神經傳遞到嗅球,經過嗅球的編碼分析時,同時也間接的影響多巴胺(dopamine)或內啡肽(endorphin)的分泌,但這與「身體需求」無關,而是通過嗅覺-情緒的神經機制觸發的「心理效應」。
精油作用途徑:嗅覺邊緣系統(Limbic System)
- 多巴胺:當你聞到喜歡的氣味(如柑橘、玫瑰),嗅球(olfactory bulb)會將信號傳遞到 腹側被蓋區(VTA),促使大腦釋放多巴胺,產生愉悅感。
例如:檸檬精油可能喚醒夏日記憶,觸發獎勵迴路。
- 內啡肽:某些氣味(如薰衣草)通過降低 杏仁核(amygdala) 的焦慮反應,間接促進內啡肽(天然止痛物)釋放。
例如:術後患者聞薰衣草精油後,疼痛閾值提高(但非直接止痛)。
- 實例:聞到薄荷精油
- 嗅皮層辨識「薄荷醇」
- 杏仁核喚醒「清涼=提神」的情緒
- 海馬迴調用「上次頭痛時聞過」的記憶
帶給我們的情緒影響:氣味分子經此迴路「劫持」邊緣系統,繞過理性思考直接觸發反應
與藥物的差異:
藥物(如鎮定劑):直接化學干擾GABA受體
精油(如薰衣草):透過嗅覺-情緒迴路間接調節生理狀態

精油與「生理需求」的關鍵區別
機制 精油的作用 真實生理需求(如飢餓) 觸發途徑 邊緣系統的情緒記憶(心理層面) 下視丘接收血糖/激素信號(生理層面) 物質參與 不代謝成能量,僅為嗅覺受體(OR)的化學刺激 需攝取葡萄糖、胺基酸等參與TCA循環 持續性 短暫(氣味適應後效果減弱) 持續直到營養缺乏被糾正 精油的喜惡來自於大腦的情感符號
簡而言之,你對氣味的喜惡是大腦對”情感符號“的解讀,而非身體發出的需求信號
「氣味是唯一不用經過『大腦審查』(丘腦過濾)的感官,能直達你的情緒保險箱(杏仁核)和記憶倉庫(海馬迴)——這就是為什麼一款精油能讓你秒回童年,卻想不起昨天早餐吃什麼!」
精油就像『氣味DJ』——它能用香氣混音(如柑橘調嗨多巴胺、木質調降皮質醇),但這只是大腦的『情緒音效』,不是身體的『維生BGM』。你可以用精油助興,但別指望它當飯吃!」,就像有人迷戀舊書的木質醛氣息,但這絕不代表他需要攝入紙張來維持生命一樣。
參考文獻與研究:
- 2016年《Chemical Senses》多巴胺調節:研究顯示,甜橙氣味可提升前額葉多巴胺濃度(但僅限偏好該氣味者)。
- 2020年《Frontiers in Psychology》內啡肽關聯指出,薰衣草氣味降低壓力後,可能間接促進內啡肽釋放。
- Toffolo et al. (2017). Odor-evoked memories in dementia patients. Memory Studies, 10(4), 422-434.:舊書氣味(木质素降解產物)顯著提升懷舊記憶喚醒率。
- 2018年《Neuroscience》研究:受試者在壓力任務後,對薄荷醇的檢測閾值提高了約30%(需更高濃度才能察覺)。同時,杏仁核對薄荷醇的「愉悅反應」顯著降低(fMRI掃描顯示啟動減弱)。
延伸閱讀:
跟李淳廉博士學 有醫理有文化的 中醫芳療(漢方芳療健康管理師國際證照課程)


