
安眠藥長期吃會加速失智嗎?從大腦代謝廢物清除機制,看失智長者用藥安全與替代策略
長期吃安眠藥會失智嗎?睡不好怕大腦「代謝廢物清除機制」受阻,增加失智的風險,但吃了安眠藥頭腦昏沉又懷疑把腦子吃笨了,到底該如何取捨呢?
會有這樣的疑問,確實是因為最新的腦科學證實,睡眠確實能啟動大腦的代謝廢物清除機制,但有些如:「苯二氮平類安眠藥」與「具抗膽鹼作用的抗組織胺」對長者與失智症患者而言,風險往往大於效益。國際指南普遍不建議,臨床應優先釐清失眠成因,並選擇更安全的替代策略。
睡不好=大腦清除代謝廢物功能受阻?科學證實:睡眠確實是失智的保護罩
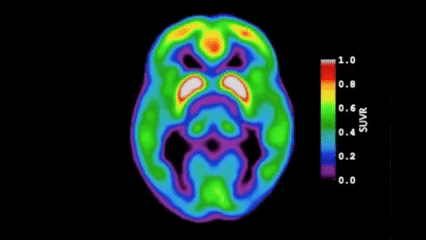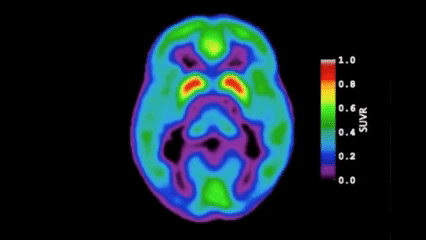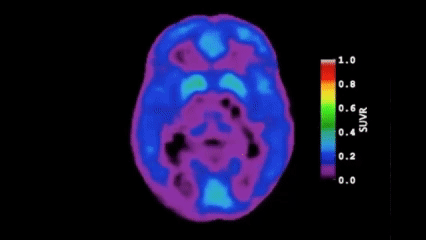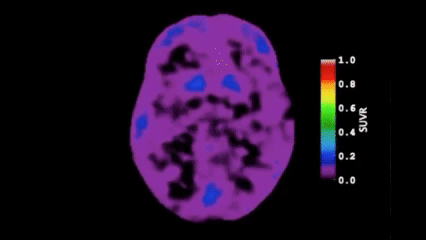
近10年神經科學最重要的發現之一,就是大腦有一套專屬於睡眠期的類淋巴系統(Glymphatic System)。
當我們進入深層睡眠時,腦脊液會沿著血管周圍的通道快速流動,啟動代謝廢物清除機制,將日間神經活動產生的蛋白質代謝產物帶走。其中最關鍵的就是β-澱粉樣蛋白(Amyloid-beta)與Tau蛋白。這兩種蛋白質若長期沉積、無法被有效清除,正是阿茲海默症的核心病理。
因此,慢性失眠確實會削弱大腦的廢物清除效率,進而增加神經退化風險。許多人擔憂「睡不好會加速失智」,這個擔憂是有充分神經科學依據的。
常見助眠藥物全解析:6大類別一次看懂
以下整理臨床常用助眠藥物,包含作用機轉、適應情境與風險評估,供您與醫師討論時參考:
| 藥物類別 | 代表藥物 | 作用機轉 | 適合情境 | 主要風險與注意事項 |
| 苯二氮平類(BZD) | 贊安諾Alprazolam
煩寧Diazepam 悠樂丁Estazolam |
增強GABA-A受體活性,全面抑制中樞神經 | 焦慮合併失眠、急性失眠 | 依賴性高、認知抑制、跌倒風險、戒斷症狀;長者慎用 |
| 非苯二氮平類(Z-Drug) | 使蒂諾Zolpidem、宜眠安Zopiclone | 選擇性作用GABA-A受體α1次單元,專攻入睡 | 入睡困難為主 | 夢遊、順行性失憶、依賴性略低於BZD;仍需謹慎 |
| 褪黑激素受體促效劑 | Ramelteon、
緩釋型褪黑激素 |
激動MT1/MT2受體,調節生理時鐘 | 節律紊亂、時差、長者入睡困難 | 副作用少、無成癮性、效果溫和;需長期規律使用 |
| 食慾素受體拮抗劑(DORA) | Lemborexant、Suvorexant、Daridorexant | 阻斷OX1R/OX2R,降低覺醒驅動力 | 入睡+睡眠維持困難、慢性失眠 | 成癮風險低、次日殘留效應少;2025指南一線推薦 |
| 抗組織胺(第一代) | Diphenhydramine、Doxylamine、Hydroxyzine | 阻斷H1受體+抗膽鹼作用,產生嗜睡 | 偶爾短期使用、過敏合併失眠 | 耐受性快、口乾便秘、認知影響、抗膽鹼負荷增加失智風險;不建議長者常規使用 |
| 其他off-label選項 | Trazodone、Mirtazapine(低劑量) | 調節血清素/組織胺受體,兼具鎮靜與情緒調節 | 合併憂鬱、食慾差、焦慮的失眠 | 可能引起姿勢性低血壓、體重變化;需醫師個別評估 |
⚠️ 特別提醒:抗組織胺雖然是安全度極高的藥物,但因其抗膽鹼特性,長期使用可能干擾乙醯膽鹼傳導——這正是記憶與學習的關鍵神經傳導物質。多項研究指出,高抗膽鹼負荷藥物累積使用>3年,失智風險可能上升約 1.5 倍(Gray et al., JAMA Intern Med 2015)。

長期用藥與失智風險:相關≠因果,但風險管理不能鬆懈
流行病學數據怎麼說?
- 苯二氮平類:長期高劑量使用與失智風險上升相關,但「適應症混淆」與「反向因果」是重要干擾因子。
- 抗組織胺(具抗膽鹼作用):累積使用時間越長、劑量越高,認知衰退風險越顯著。
- Z-Drug:風險略低於BZD,但仍不建議長者長期使用。
關鍵共識:
- 短期、低劑量、間歇使用:風險可控,可作為急性期輔助。
- 避免多重鎮靜藥物併用:如BZD+抗組織胺+酒精,會疊加認知抑制與呼吸風險。
- 定期檢視用藥必要性:每3~6個月與醫師討論「是否仍需服用」「能否減量或替換」。
失智長者失眠:為什麼苯二氮平類與第一代抗組織胺要特別謹慎?
若長輩已確診失智,使用以下兩類藥物需高度警覺:
❌ 苯二氮平類(BZD)風險
- 加重認知混亂、定向感喪失
- 肌肉鬆弛→夜間跌倒風險倍增
- 可能誘發矛盾性激動、夜間遊走
❌ 第一代抗組織胺風險
- 抗膽鹼作用:干擾記憶迴路,可能加速認知退化
- 口乾、便秘、排尿困難→降低生活品質
- 耐受性快→越吃越沒效,陷入惡性循環
📌 國際醫學組織立場:
- 美國老年醫學會《Beers準則》:將BZD與具抗膽鹼作用的抗組織胺(第一代抗組織胺),雙雙列為長者「潛在不當用藥」
- 世界失智症協會:優先採用非藥物介入,藥物僅作為「最後手段」且需嚴密監測
- 臨床提醒:若長輩已長期服用上述藥物,切勿自行停藥!應由醫師制定「漸進式減藥計畫」,通常每1~2週減原劑量1/4,並同步導入非藥物策略。

失智長者失眠的整合照護策略
第一步:找出失眠的「可逆性原因」
- 身體因素:疼痛、頻尿、睡眠呼吸中止、不寧腿
- 藥物因素:利尿劑、類固醇、部分抗憂鬱藥
- 環境因素:光線、噪音、日夜節律混亂
第二步:安全用藥替代選項(需醫師評估)
| 藥物 | 優勢 | 注意事項 |
| 緩釋型褪黑激素 | 調節節律、認知影響極低 | 效果溫和,需規律使用2~4週見效 |
| Trazodone(25–50mg) | 鎮靜+輕度抗憂鬱、無成癮性 | 可能姿勢性低血壓,夜間起床需協助 |
| Mirtazapine(7.5–15mg) | 改善食慾、焦慮合併失眠 | 白天可能嗜睡、體重增加 |
| DORA類 | 新型機制、依賴性低、次日清醒度佳 | 需確認當地核准與可及性 |
第三步:非藥物介入(證據等級最高)
- 光照治療:早晨30分鐘戶外自然光,穩定生理時鐘
- 睡眠管理:固定作息、臥室僅用於睡眠、避免午後咖啡因
- 行為調整:減少白天臥床時間、建立放鬆睡前儀式(溫水足浴、輕音樂)
- 照護者支持:教育家屬理解「睡眠片段化是失智常見表現」,降低焦慮與過度用藥壓力。
中西醫整合視角:失眠的「治標」與「治本」
從中醫觀點來看,失眠並非單一疾病,而是身體陰陽失衡、氣血失和的警訊。臨床常以「急則治其標,緩則治其本」為原則,與現代醫學「急性期穩定症狀、緩解期重建節律」的思維高度契合:
治標(快速安神、緩解急性症狀):針對夜間難以入睡或躁動不安,中醫多用「養心安神」或「清熱除煩」之法。如酸棗仁、夜交藤、珍珠母、龍骨等,能溫和安定心神,類似西藥的短期輔助角色,但不易產生依賴或次日昏沉。
治本(調理體質、恢復自調節律):長期失眠多與臟腑功能失調有關,需辨證論治:
• 心脾兩虛(多夢易醒、疲倦食少)→ 歸脾湯加減,補益氣血、養心安神
• 肝鬱化火(煩躁易怒、口苦失眠)→ 丹梔逍遙散或龍膽瀉肝湯,疏肝清熱
• 心腎不交(心悸健忘、手足心熱)→ 黃連阿膠湯或交泰丸,交通心腎、引陽入陰
• 痰熱內擾/胃不和(胸悶痰多、夜驚脹氣)→ 溫膽湯或保和丸加減,化痰和胃、安神定志
經絡與自主神經調節:睡前輕按「神門」「三陰交」「安眠穴」各 3 分鐘,或練習腹式呼吸、八段錦,可提升迷走神經張力、降低交感神經興奮,與現代醫學「降低覺醒驅動力」的機制不謀而合。
⚠️ 重要提醒:中藥雖屬天然,但並非絕對無風險。部分重鎮安神藥材(如朱砂、磁石)含礦物質或重金屬,不建議長期自行服用;若長輩正在使用西藥安眠藥、抗憂鬱劑或抗凝血藥,務必告知中醫師,避免交互作用。中西醫整合的核心在於階段性配合:急性期以西醫穩定症狀保障安全,緩解期以中醫調理體質、減少用藥依賴,最終讓身體重建自主的睡眠節律。

給長期使用安眠藥者的 3 個實用行動建議
1.建立「用藥與睡眠日誌」:記錄藥物名稱、劑量、服用時間、入睡時間、夜間醒來次數、日間精神。就診時提供給醫師,大幅提升評估效率。
2.主動與醫師討論「減藥可能性」:可溫和提問:「長輩目前用藥是否有機會逐步替換為對認知影響較小的選項?或先從非藥物策略開始?」
3.調整期待:從「睡滿8小時」轉為「夜間安全+日間功能」:失智長者的睡眠目標是「減少夜間躁動、預防跌倒、維持基本日夜節律」,而非追求完美睡眠曲線。
結語:安眠藥是橋,不是目的地
睡不好確實會影響大腦代謝廢物的清除效率,但用高風險藥物去掩蓋失眠,往往得不償失。尤其對已失智的長者,苯二氮平類與具抗膽鹼作用的抗組織胺,弊大於利。
真正的解方,不在於換一種更強的安眠藥,而在於:
- 找出失眠的生理/心理/環境根源
- 重建安全的睡眠節律與照護環境
- 與醫療團隊建立長期追蹤與減藥共識
睡眠是啟動大腦代謝廢物清除機制的關鍵生理過程,而我們能做的,是為這套系統創造穩定、安全、不被藥物干擾的運作環境。
📌 免責聲明:本文為健康資訊分享,不取代專業醫療診斷與處方。任何用藥調整(尤其是鎮靜安眠藥物)請務必與主治醫師或臨床藥師討論,切勿自行增減劑量。
參考資料:
類淋巴系統與睡眠期間代謝廢物清除:
- Fultz, N. E., Bonmassar, G., Setsompop, K., Stickgold, R. A., Rosen, B. R., Polimeni, J. R., & Lewis, L. D. (2019). Coupled electrophysiological, hemodynamic, and cerebrospinal fluid oscillations in human sleep. Science, 366(6465), 628–631. https://doi.org/10.1126/science.aax5440
- Nedergaard, M., & Goldman, S. A. (2020). Glymphatic failure as a final common pathway to dementia. Science, 370(6512), 50–56. https://doi.org/10.1126/science.abb8739
苯二氮平類藥物與失智風險
- Billioti de Gage, S., Moride, Y., Ducruet, T., Kurth, T., Verdoux, H., Tournier, M., Pariente, A., & Bégaud, B. (2014). Benzodiazepine use and risk of Alzheimer’s disease: Case-control study. BMJ, 349, g5205. https://doi.org/10.1136/bmj.g5205
- Islam, M. M., Iqbal, U., Walther, B. A., Atique, S., Dubatov, N., Koch, S., & Li, Y. C. J. (2018). Benzodiazepine use and risk of dementia in the elderly: A 2017 systematic review and meta-analysis. Current Neuropharmacology, 16(5), 681–691. https://doi.org/10.2174/1570159X15666170613083616
抗膽鹼藥物與認知衰退
- American Geriatrics Society. (2023). 2023 American Geriatrics Society Beers Criteria® for potentially inappropriate medication use in older adults. Journal of the American Geriatrics Society, 71(7), 2052–2081. https://doi.org/10.1111/jgs.18372
- Coupland, C. A. C., Hill, T., Dening, T., Morriss, R., Moore, M., & Hippisley-Cox, J. (2019). Anticholinergic drug exposure and the risk of dementia: A nested case-control study. JAMA Internal Medicine, 179(8), 1084–1093. https://doi.org/10.1001/jamainternmed.2019.0677
中醫失眠治療實證
- Chen, H. Y., Lin, Y. H., Su, I. H., Chen, Y. C., Chen, F. P., & Chen, T. J. (2015). Prescription patterns of Chinese herbal products for patients with sleep disorder in Taiwan: A nationwide population-based study. Journal of Ethnopharmacology, 173, 317–325. https://doi.org/10.1016/j.jep.2015.07.023
延伸閱讀:
半夜3點準時醒來?不一定是睡飽了而是壓力荷爾蒙讓你睡不好、瘦不下
掌控你的睡眠密碼:一次搞懂荷爾蒙節律與神經穩定,重置你的睡眠系統
跟李淳廉博士學 有醫理有文化的 中醫芳療(漢方芳療健康管理師國際證照課程)




