
別再跟熱量計較了,一次搞懂減肥的底層邏輯
這一篇是我個人在8個月瘦13公斤,並穩定維持半年的實戰筆記,也想藉此告訴大家為什麼「少吃多動」不管用?
過去我也深信「管住嘴、邁開腿」的減肥真理,試過極端節食、水果代餐、每天狂練,結果總是人胖氣虛、心有餘而力不足,體重像溜溜球一樣反覆上下,還怪自己不夠自律。直到2024年的體檢中發現半年內,我的脂肪肝從輕度惡化成中度,右側腹部開始隱隱作痛,我才驚覺:肥胖不是外觀問題,而是身體裡已經悄悄埋下慢性病的引信。
也就是在那個當下,我決定放棄「靠意志力硬扛」的老路,轉而研究人體代謝的生理機制。調整飲食節奏與生活作息對齊荷爾蒙後,我在沒有極端節食、沒有揮汗如雨運動、也沒有依賴任何藥物或針劑的情況下,八個月內從69公斤降到56公斤(BMI從27超重降至21.9正常),至今穩定維持在55~56公斤已半年。
今天我想把這段經歷拆開來講,帶大家一次看清減脂路上最常踩的四大誤區,並從胰島素與皮質醇的運行邏輯,找到真正「低阻力、不反彈」的切入點。

破解四大減肥迷思:為什麼你越努力,身體越抗拒?
❌ 迷思一:有熱量缺口就一定會瘦?
熱量赤字是物理定律,但人體不是數學題。如果你只盯卡路里,身體卻會把僅有的熱量拼命存起來以備不時之需。這也是為什麼有人每天只吃一頓,體重卻紋絲不動。
✅ 真相:熱量決定「能不能瘦」,但胰島素決定「脂肪願不願意被拿出來燒」。胰島素常被稱為「脂肪儲存訊號」,當它處於高位,脂肪細胞的分解通道就會被關閉;只有當它回落,身體才會切換到燃脂模式。
❌ 迷思二:減肥一定要吃早餐?
很多人以為早餐是代謝開關,不吃會垮。但經過一夜空腹與睡眠,早晨本就是全天胰島素最低、脂肪供能效率最高的黃金窗口。
✅ 真相:問題不在「吃不吃」,而在「怎麼破斷食」。若一起床就灌入粥、粉、麵、饅頭等高升糖碳水,會瞬間拉高胰島素,直接關掉脂肪分解開關。輕量、低升糖的早餐(或延後進食時間)反而能延長燃脂窗口,不會垮代謝。
❌ 迷思三:斷食會垮代謝?
「挨餓掉肌肉、降基礎代謝」是過去對斷食的刻板印象。
✅ 真相:科學斷食(如16:8)的核心不是餓肚子,而是**「用時間換取胰島素下降的空間」**。在16小時的空腹期,血糖平穩、胰島素回落,脂肪酶才有機會持續工作。穩定的斷食節奏,反而能保護肌肉與代謝。
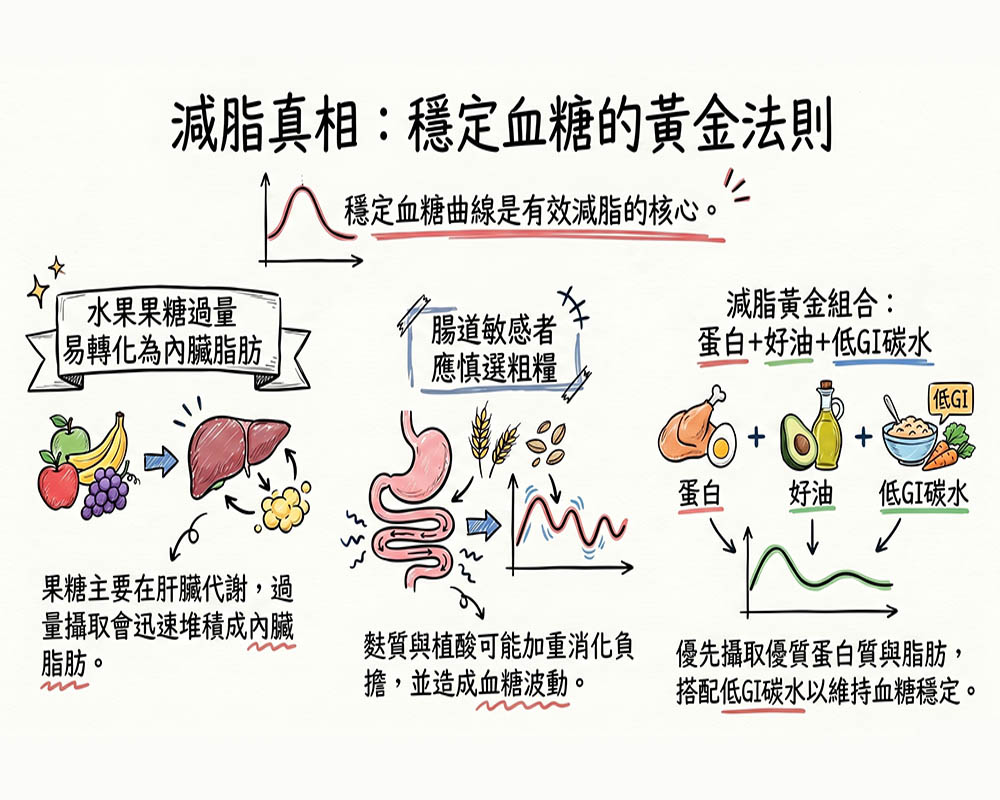
❌ 迷思四:多吃水果和粗糧最健康?
水果和粗糧常被視為減肥聖品,但對代謝失衡的人來說,頻繁攝取反而可能切斷脂肪消耗。
✅ 真相:水果的果糖主要在肝臟代謝,過量時極易轉化為內臟脂肪;部分粗糧含有麩質、植酸與不可溶纖維,對腸道敏感或慢性發炎者,反而可能加重消化負擔與血糖波動。減脂期應優先優質蛋白+好脂肪+低GI碳水,穩定血糖曲線才是關鍵。
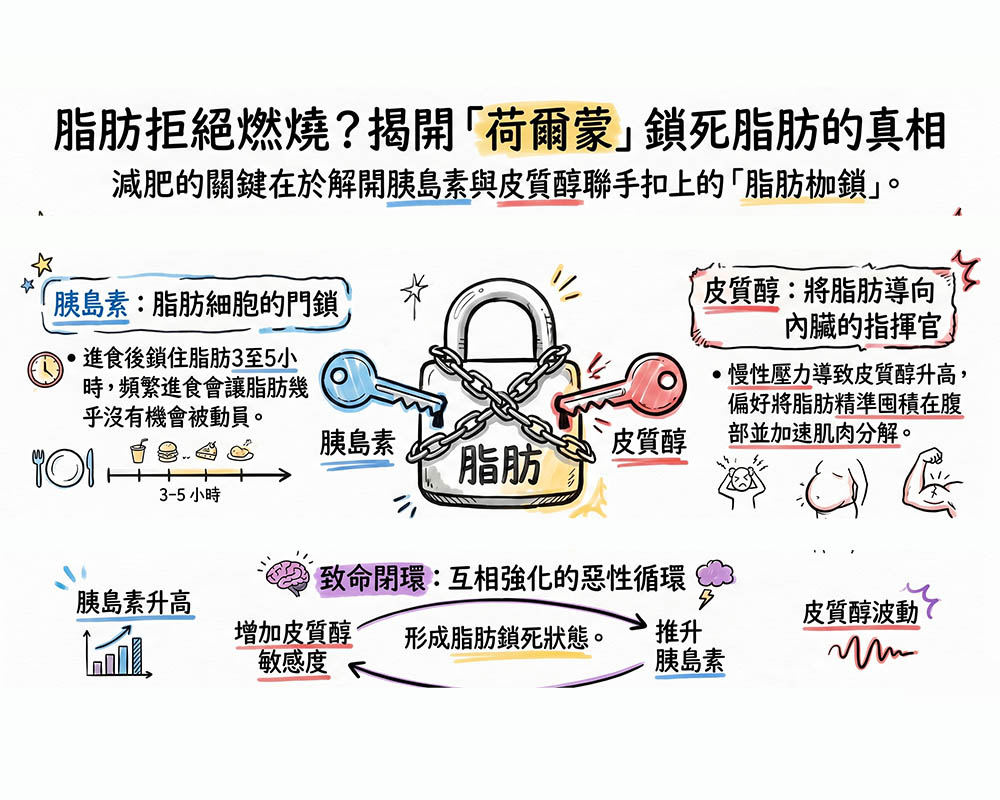
脂肪為什麼拒絕燃燒?胰島素與皮質醇的聯手封鎖
少吃多動、製造熱量差,這套邏輯在紙面上無懈可擊,但執行時體重卻卡關。不是你不夠努力,而是身體啟動了兩套古老的「自我保護程式」,誤判你正處於饑荒與危險中。
胰島素:脂肪細胞的門鎖
胰島素的職責是管理血糖,執行邏輯極其直接:只要血糖升高,它就會抑制「激素敏感性脂肪酶(HSL)」,關閉脂肪分解通道。這套機制原本是為了應對原始社會的飢餓週期,問題在於,這把鎖一旦扣上,通常需要3~5小時才會自動解除。 少食多餐或零食不斷的人,胰島素幾乎永遠處於「線上工作」狀態。即使總熱量不高,脂肪也沒有足夠的時間被動員。
皮質醇:壓力指揮官,悄悄囤積內臟脂肪
皮質醇是腎上腺分泌的應激荷爾蒙,正常情況下能幫我們應對突發危機。但現代人的壓力是「慢性」的:熬夜、焦慮、過度訓練、極端節食、工作壓力……這會讓皮質醇長期偏高。 當身體誤以為持續處於危險中,皮質醇會:
- 促使肝臟製造血糖,推升胰島素
- 加速肌肉分解,導致基礎代謝下降
- 偏好將脂肪囤積在內臟與腹部(內臟脂肪的皮質醇受體密度是皮下脂肪的4倍) 這就是為什麼壓力大的人,容易出現「四肢不胖、肚子卻越來越大」的向心性肥胖。
致命閉環:兩套機制互相強化
- 胰島素升高 → 脂肪細胞上的皮質醇受體變得更敏感 → 皮質醇稍有波動,脂肪就被精準導向內臟
- 皮質醇升高 → 血糖被拉高 → 胰臟被迫持續分泌胰島素 → 脂肪細胞被徹底鎖死
單純靠「餓」或「狂練」,往往會同時喚醒這兩套封鎖機制,結果就是兩敗俱傷:越減越餓、越餓越囤脂、代謝越來越慢。
如何撬動代謝?我的低阻力實戰框架
減脂的關鍵不是更努力,而是理解身體的運行邏輯,找到阻力最小的切入點。以下是我親測有效、且能長期維持的日常框架:
1️⃣ 拉長空腹窗口,給脂肪分解留時間
- 維持穩定的進食節奏,例如 12:12(晚8點~早8點不進食) 或 16:8(中午12點~晚8點進食)
- 不用精算熱量,重點是讓胰島素有足夠時間回落,啟動HSL脂肪酶
2️⃣ 解除皮質醇的「戰時狀態」
- 睡眠優先:盡量23點前躺平,保證7~8小時高品質睡眠。熬夜會讓皮質醇瞬間飆升,比任何補劑都影響代謝
- 呼吸與冥想:每天5~10分鐘「4秒吸氣、6~7秒呼氣」的慢呼吸法,直接啟動副交感神經,壓低HPA軸活躍度
- 營養支持:壓力會大量消耗鎂,缺鎂又會加劇神經緊繃。可多攝取深綠蔬菜、杏仁、腰果,或補充甘氨酸鎂/檸檬酸鎂;同時補足維生素C與Omega-3(鮭魚、鱈魚、番茄、芭樂)
- 碳水不瞎砍:每日保留150~200g優質碳水(糙米、燕麥、地瓜),幫助大腦分泌血清素,穩定情緒與食慾,避免壓力性暴食
- 運動適量:以阻力訓練(保肌肉=保代謝)為主,平日可以(站樁,深蹲,棒式)搭配每週2~3次中等強度有氧。每週留1~2天徹底休息,避免把運動變成壓力源
結語:減肥不是懲罰,是重新與身體對話
我曾經也以為意志力能戰勝生理,直到數據與體感同時告訴我:身體從不說謊,只是我們一直在用錯誤的語言跟它溝通。
胰島素與皮質醇不是敵人,它們是身體的「訊號燈」。當我們學會讀懂訊號、順勢調整,減重就不再是一場對抗,而是一次代謝系統的重新校準。13公斤不是終點,而是身體找回平衡的起點。
如果你正在平台期掙扎,不妨停下來問自己: 🔹 我的胰島素有沒有時間休息? 🔹 我的壓力有沒有被好好安放?
📌 免責聲明:本文為個人實戰經驗與公開生理學文獻整理,旨在提供代謝健康管理觀點,不取代醫療或臨床營養建議。若有代謝疾病、甲狀腺問題、多囊性卵巢症候群(PCOS)、胃腸疾病或正在服用藥物,請務必先諮詢醫師與專業營養師,再調整飲食與作息。
參考資料:
- Kraemer, F. B., & Shen, W. J. (2002). Hormone-sensitive lipase: control of intracellular tri-(di-)acylglycerol and cholesteryl ester hydrolysis. Journal of Lipid Research, 43(10), 1585–1594.
→ 說明胰島素如何透過抑制HSL(激素敏感性脂肪酶)來關閉脂肪分解通道academic.oup.com。 - Lafontan, M., & Langin, D. (2009). Lipolysis and lipid mobilization in human adipose tissue. Progress in Lipid Research, 48(5), 275–297.→ 綜述胰島素在脂肪細胞中調控脂解與脂肪儲存的分子路徑。
- Perry, R. J., et al. (2014). Hepatic acetyl CoA links adipose tissue inflammation to hepatic insulin resistance and type 2 diabetes. Cell, 160(4), 745–758.→ 闡述胰島素阻抗與脂肪組織發炎、脂解失調的關聯。
- Björntorp, P. (2001). Do stress reactions cause abdominal obesity and comorbidities? Obesity Reviews, 2(2), 73–86.→ 經典文獻,解釋慢性壓力→皮質醇升高→內臟脂肪囤積的生理路徑。
- Epel, E., et al. (2000). Stress-induced visceral fat accumulation: The role of cortisol and behavior. Psychoneuroendocrinology, 25(5), 485–503.→ 實證研究顯示高皮質醇者更易累積腹部脂肪,且與食慾失控相關。
- Semnani-Azad, Z., et al. (2025). Intermittent fasting strategies and their effects on body weight and other cardiometabolic risk factors: systematic review and network meta-analysis of randomised clinical trials. The BMJ, 389, e079758.
→ 哈佛公衛學院主導的系統性回顧,納入99項臨床試驗、逾6,500名參與者,證實間歇性斷食在減重與代謝改善上不遜於傳統熱量限制,且隔日斷食效果更佳 hsph.harvard.edu。 - Xie, Z., et al. (2022). Randomized controlled trial for time-restricted eating in healthy volunteers without obesity. Nature Communications, 13, 1003.→ 隨機對照試驗顯示:早段時間限制進食(eTRF,如7:00–15:00) 比中段(11:00–19:00)更能改善胰島素敏感度、降低空腹血糖與體脂 http://www.nature.com。
- Sutton, E. F., et al. (2018). Early time-restricted feeding improves insulin sensitivity, blood pressure, and oxidative stress even without weight loss in men with prediabetes. Cell Metabolism, 27(6), 1212–1221.e3.→ 關鍵研究:即使體重未變,早段斷食仍能顯著提升胰島素敏感度,支持「進食時機」比「熱量」更影響代謝。
- Spiegel, K., et al. (1999). Impact of sleep debt on metabolic and endocrine function. The Lancet, 354(9188), 1435–1439.→ 經典實驗:連續6天睡眠限制(4小時/晚)即導致胰島素敏感度下降40%,皮質醇夜間濃度上升。
- Kim, T. W., et al. (2015). Interactions between sleep, stress, and metabolism: From physiological to pathological conditions. Sleep Science, 8(4), 203–213.
→ 綜述睡眠不足如何活化HPA軸、升高皮質醇,進而干擾葡萄糖代謝與食慾調控 -
美国卫生与公共服务部NIH。
- Endocrine Society. (2024). The Cortisol Awakening Response: Clinical Implications. Endocrine Reviews.
→ 權威內分泌學會指南,說明皮質醇的晝夜節律與壓力調節機制,支持「規律作息」對代謝健康的重要性 http://www.endocrine.org。 - Stanhope, K. L., et al. (2009). Consuming fructose-sweetened, not glucose-sweetened, beverages increases visceral adiposity and lipids and decreases insulin sensitivity in overweight/obese humans. Journal of Clinical Investigation, 119(5), 1322–1334.→ 隨機對照試驗:果糖比葡萄糖更易促進內臟脂肪堆積與胰島素阻抗。
- de Punder, K., & Pruimboom, L. (2015). The dietary intake of wheat and other cereal grains and their role in inflammation. Nutrients, 7(10), 8793–8814.
→ 探討麩質、植酸等成分對腸道通透性與慢性發炎的潛在影響,支持個體化選擇碳水來源。
延伸閱讀:
別求速效,要懂原理,真正的瘦,來自神經內分泌的調節
從「一日三餐」的迷思到「一日兩餐」的自由:重啟身體的原始代謝程式
99%的人都罵錯重點?一次看懂美國2026膳食指南的「真食物」革命






One Comment
Pingback: